Rak skóry to nietypowy wzrost komórek skóry. Najczęstszą przyczyną jest długotrwała ekspozycja na słońce, ale może również rozwinąć się na obszarach, gdzie nie było ekspozycji na światło słoneczne. Istnieją cztery rodzaje raka skóry: rak podstawnokomórkowy, rak płaskonabłonkowy, czerniak i rak z komórek Merkla.
Rodzaje raka skóryW Stanach Zjednoczonych rak skóry jest najczęstszą postacią raka. Każdego roku rak skóry dotyka ponad 300 milionów Amerykanów, co odpowiada łącznym kosztom leczenia nieco ponad 8 miliardów dolarów rocznie. Rak skóry, a zwłaszcza czerniak, dotyka w równym stopniu wszystkie typy skóry, chociaż osoby o ciemniejszej karnacji są bardziej narażone na brak wczesnego wykrycia, a tym samym mają niższy wskaźnik przeżywalności.
Wskaźniki przeżycia w przypadku raka skóry różnią się w zależności od typu. W przypadku raka podstawnokomórkowego i raka płaskonabłonkowego wskaźnik przeżycia wynosi 92%, jeśli zostanie wykryty wcześnie.Ogromne znaczenie ma profilaktyka i wczesna diagnostyka. Znajomość oznak i objawów raka skóry może pomóc w określeniu, czy konieczne jest zbadanie jakichkolwiek podejrzanych znamion lub plam na skórze.
Kiedy kret jest problemem?
Jeśli nowy lub istniejący pieprzyk zaczyna zmieniać kształt, kolor, rozmiar lub staje się łuszczący, chrupiący lub zaczyna krwawić, czas umówić się na wizytę u dermatologa, aby go sprawdzić. W rzadkich przypadkach kret może przekształcić się w czerniaka. We wczesnym czerniaku kształt pieprzyka staje się asymetryczny i nierówny.
Po czym poznać, czy to kret czy rak skóry?
kali9 / Getty Images
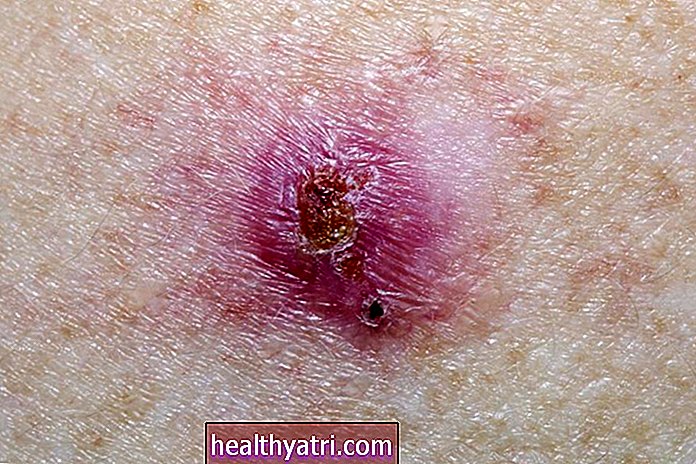
Guzkowy rak podstawnokomórkowy
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieBiblioteka zdjęć naukowych - DR. P. MARAZZI / Getty Images
Guzkowy rak podstawnokomórkowy to rodzaj raka skóry, który najczęściej występuje na głowie. Ten typ raka zaczyna się w komórkach podstawnych, których zadaniem jest tworzenie nowych komórek skóry, aby wypychać stare w kierunku powierzchni skóry. Guzkowy rak podstawnokomórkowy jest odpowiedzialny za 60% -80% wszystkich raków podstawnokomórkowych. W Stanach Zjednoczonych szacuje się, że każdego roku diagnozuje się 4,3 miliona przypadków raka podstawnokomórkowego, z czego 2,5 do 3,4 miliona przypadków to guzkowy rak podstawnokomórkowy.
Ten typ raka pojawia się jako perłowa grudka, która jest okrągła i otoczona nitkowatymi czerwonymi liniami na skórze zbudowanymi z drobnych naczyń krwionośnych. Ryzyko rozwoju guzkowego raka podstawnokomórkowego można zwiększyć, spędzając dużo czasu na słońcu, mieszkając na dużych wysokościach i w słonecznych miejscach oraz stosując radioterapię.
Inne czynniki ryzyka obejmują:
- Mając jasną skórę
- Starzeć się
- Rodzinna lub osobista historia raka skóry
- Przyjmowanie leków immunosupresyjnych
- Długotrwała ekspozycja na arszenik
- Niektóre rzadkie zaburzenia genetyczne, takie jak zespół znamion podstawnokomórkowych
Chociaż ten typ raka jest powszechny, jest wysoce uleczalny, a pięcioletnia względna przeżywalność wynosi 100%.
Naciekający rak podstawnokomórkowy
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Naciekający rak podstawnokomórkowy występuje, gdy guz przedostaje się do skóry właściwej (wewnętrznej warstwy dwóch głównych warstw skóry) poprzez cienkie pasma między włóknami kolagenowymi. Ten agresywny rodzaj raka skóry jest trudniejszy do zdiagnozowania i leczenia ze względu na jego lokalizację. Zazwyczaj naciekający rak podstawnokomórkowy pojawia się jako blizna lub zgrubienie skóry i wymaga biopsji w celu prawidłowego rozpoznania.
Aby usunąć ten typ raka podstawnokomórkowego, stosuje się specyficzną formę operacji, zwaną Mohsa. Podczas operacji Mohsa, zwanej również chirurgią mikrograficzną Mohsa, cienkie warstwy skóry są usuwane, aż nie pozostanie żadna tkanka rakowa.
Elektrodesykacja i łyżeczkowanie w przypadku raka skóry
Powierzchowny rak podstawnokomórkowy
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Powierzchowny rak podstawnokomórkowy, znany również jako rak podstawnokomórkowy in situ, zwykle występuje na ramionach lub w górnej części tułowia, ale można go również znaleźć na nogach i ramionach. Ten typ raka nie jest generalnie inwazyjny, ponieważ ma wolne tempo wzrostu i jest dość łatwy do wykrycia i zdiagnozowania. Wydaje się czerwonawy lub różowawy i może się pokrywać lub sączyć. Powierzchowny rak podstawnokomórkowy stanowi około 15-26% wszystkich przypadków raka podstawnokomórkowego.
Rak płaskonabłonkowy (wczesne stadium)
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Kiedy komórki płaskonabłonkowe, które tworzą środkową i zewnętrzną warstwę skóry, stają się rakowe, nazywa się to rakiem płaskonabłonkowym. Ten typ raka ma niezwykle wysoki wskaźnik przeżywalności, chociaż może mieć charakter agresywny. Nieleczona może rozprzestrzenić się na inne obszary ciała i spowodować poważne komplikacje.
Rak płaskonabłonkowy występuje głównie na obszarach ciała, które są najbardziej narażone na działanie słońca, takich jak twarz, usta, uszy, skóra głowy, ramiona, szyja, grzbiet dłoni i przedramiona. Mogą również pojawić się na skórze, która została w jakiś sposób uszkodzona, zwykle w obrębie blizn lub ran skórnych. We wczesnych stadiach raka płaskonabłonkowego utworzy się guzek przypominający opalizującą brodawkę. Guzek podobny do brodawki może również mieć zagłębienie w środku, które wygląda jak krater.
Rak płaskonabłonkowy (hiperkeratoza centralna)
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Rak płaskonabłonkowy w późniejszym stadium jest bardziej odróżnialny od raka podstawnokomórkowego ze względu na swój wyraźny wygląd. Guzek podobny do brodawek zmienia się w plamy, które mogą być łuszczące się i czerwone (zwane hiperkeratozą). Może również objawiać się jako otwarta rana. Kiedy tak się dzieje, zrogowaciała skóra może krwawić i swędzieć. Na tym etapie lub wcześniej ważne jest, aby szukać leczenia, ponieważ rak płaskonabłonkowy może przenikać do organizmu i prowadzić do poważniejszych problemów zdrowotnych.
Rak płaskonabłonkowy może dotykać około 1 miliona Amerykanów każdego roku. Mężczyźni są bardziej narażeni na rozwój tego typu raka, podobnie jak osoby po 50. roku życia. Osoby o jasnej skórze, włosach i oczach są bardziej narażone na ten typ raka skóry. Osłabiony układ odpornościowy, przewlekła infekcja, rak krwi lub szpiku kostnego, przeszczep narządu lub uraz lub uszkodzenie skóry mogą również zwiększać ryzyko tej choroby. Osoby z kserodermą pigmentosum, rzadką chorobą genetyczną, która ogranicza zdolność organizmu do naprawy DNA skóry po uszkodzeniu przez słońce, również są narażone na zwiększone ryzyko.
Rak płaskonabłonkowy (owrzodzenie)
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieResearch Gate
Kiedy rak płaskonabłonkowy przekształca się we wrzód lub zostaje dotknięty przez jeden, jest to znane jako wrzód Marjolin. Chociaż wrzody Marjolin można uznać za naciekający typ raka podstawnokomórkowego, najczęściej są to rak płaskonabłonkowy. Wrzody marjolinu powstają na skórze, która została w jakiś sposób uszkodzona, ale przede wszystkim na skórze mocno poparzonej. Mogą również wystąpić z powodu infekcji kości, odleżyn, odmrożeń, przeszczepów skóry i promieniowania.
Wrzody Marjolinu mogą przekształcić się w raka od 11 do 75 lat, chociaż średnia długość wynosi od 30 do 35 lat. Ten typ raka jest dość agresywny, nawet jeśli rozwija się powoli i ma zdolność infiltracji innych obszarów ciała. We wczesnych stadiach tej choroby uszkodzona skóra, w której powstał wrzód, zacznie swędzieć i palić, a wkrótce potem pojawi się nowy ból. Ten ból jest na ogół płaski, z twardymi, uniesionymi krawędziami i może towarzyszyć mu inne objawy, takie jak silny ból, krwawienie, strupy lub cuchnąca ropa.
Rak płaskonabłonkowy in situ
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Rak płaskonabłonkowy in situ, znany również jako choroba Bowena, jest stanem przedrakowym, który objawia się czerwoną lub brązowawą plamą lub płytką na skórze, która rośnie powoli z upływem czasu. Plamy często znajdują się na nogach i dolnych częściach ciała, a także na głowie i szyi. W rzadkich przypadkach znajdowano go na dłoniach i stopach, w okolicy narządów płciowych oraz w okolicy odbytu.
Choroba Bowena występuje rzadko: tylko 15 na 100 000 osób zapada na tę chorobę każdego roku. Stan ten typowo dotyka populację rasy kaukaskiej, ale kobiety są bardziej narażone na rozwój choroby Bowena niż mężczyźni. Większość przypadków dotyczy osób dorosłych powyżej 60. roku życia. Podobnie jak w przypadku innych nowotworów skóry, choroba Bowena może rozwinąć się po długotrwałej ekspozycji na słońce. Może również rozwinąć się po leczeniu radioterapią. Inne przyczyny obejmują immunosupresję, uszkodzenie skóry, stany zapalne skóry i infekcję wirusem brodawczaka ludzkiego.
Choroba Bowena jest na ogół uleczalna i nie rozwija się w raka płaskonabłonkowego. Do 16% przypadków rozwija się w raka.
Jaka jest różnica między rakiem podstawnokomórkowym a rakiem płaskonabłonkowym?
Zarówno rak podstawnokomórkowy, jak i rak płaskonabłonkowy zwykle nie zagrażają życiu, ale rak płaskonabłonkowy z większym prawdopodobieństwem infiltruje głębsze warstwy skóry.
Czerniak (wczesne objawy)
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Czerniak jest najpoważniejszą postacią raka skóry. Czynniki ryzyka obejmują ekspozycję na słońce, jasną skórę i wywiad rodzinny w kierunku czerniaka. Niektóre badania sugerują, że czynniki genetyczne odgrywają rolę w 72% przypadków. Użyj metody ABCDE, aby sprawdzić tę postać raka:
- Asymetria - łagodne pieprzyki mają zwykle symetryczny kształt. Jeśli pieprzyk jest asymetryczny, może to być oznaką czerniaka.
- Krawędź - nieszkodliwe pieprzyki będą miały regularne krawędzie, podczas gdy te, które mogą być czerniakiem, często mają krawędzie o nieregularnym kształcie.
- Kolor - kolor pieprzyka może być dobrym wskaźnikiem tego, czy wymaga on dalszej kontroli. Znamiona czerniaka będą miały bardziej wyraźne zabarwienie, które będzie się różnić. Mogą być czerwone, czarne, ciemnobrązowe lub w kolorze cielistym.
- Średnica - rozmiar pieprzyka ma znaczenie. Jeśli kret jest większy niż koniec ołówka z gumką, należy go dokładniej zbadać.
- Ewolucja - pieprzyki zmieniające się w czasie mogą wymagać oceny. Zmiany w kolorze, rozmiarze, kształcie lub elewacji powinny zawsze zostać zbadane przez lekarza.
Stosowanie metody ABCDE pomoże Ci śledzić swoje pieprzyki i wszelkie zmiany, które wymagają wizyty u dermatologa.
Czerniak (znak brzydkiego kaczątka)
Brzydkie kaczątko będące objawem czerniaka to metoda obserwacji, która pomaga ludziom zidentyfikować pieprzyk, który może być oznaką czerniaka.
Czerniak (guzkowy)
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Czerniak guzkowy występuje najczęściej na nogach, tułowiu, ramionach i głowie, ale może rozwinąć się na dowolnej części ciała. Wygląda jak kret, ugryzienie przez robaka lub pryszcz. Zwykle ma jednolity kolor, przede wszystkim czarny, ale może być również różowy, brązowy, niebieski, szary, czerwony lub biały. Mężczyźni są bardziej narażeni na rozwój czerniaka guzkowego niż kobiety, a stan ten często występuje u osób dorosłych w wieku powyżej 50 lat.
Do wykrywania tego typu czerniaka można zastosować metodę EFG:
- Wysokość - jeśli dany pieprzyk jest uniesiony poza skórę, może to być powód do niepokoju. Wysokość może być równa lub nierówna.
- Twardy - czerniaki guzkowe są zazwyczaj bardzo mocne w dotyku.
- Wzrost - wzrost kretów jest poważnym powodem do niepokoju i wymaga dalszej kontroli.
Czerniaki guzkowe szybko rosną. Sposobem na rozróżnienie między nowym pieprzem rosnącym normalnie a czerniakiem guzowatym jest to, że czerniak będzie rósł po typowym wzroście normalnego pieprzu trwającego dwa do trzech tygodni.
Czerniak (amelanotyczny)
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Czerniak amelanotyczny często ma niewielką lub żadną pigmentację, co nadaje mu różowawy lub białawy wygląd. Odpowiada za większość przypadków czerniaka, które występują u dzieci. Badanie metodą ABDCE może być trudne, ponieważ ten typ czerniaka nie wykazuje typowych cech innych typów czerniaka.
Czerniak (Acral Lentiginous)
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Czerniak soczewkowaty akrylu występuje na dłoniach, podeszwach stóp lub pod paznokciami. Może rozwijać się samodzielnie lub w obrębie istniejącego kreta. Najpierw pojawia się jako płaska plama, która jest odbarwiona, ale może przenikać przez skórę, gdy przechodzi przez błonę podstawną, część skóry znajdującą się między najbardziej zewnętrzną warstwą (naskórkiem) skóry a skórą właściwą. Ten typ czerniaka zwykle wygląda jak duży pieprzyk o gładkiej powierzchni i z czasem gęstnieje. Jego kolor waha się od mieszanki kolorów brązowych, niebieskich i szarych do czarnych i czerwonych.
Występuje we wszystkich typach i kolorach skóry, ale jest najczęstszą postacią raka skóry występującą u osób o ciemniejszej karnacji, stanowiąc 29% -72% wszystkich przypadków czerniaka u osób o ciemnej karnacji. Zarówno mężczyźni, jak i kobiety są w równym stopniu dotknięci czerniakiem soczewicowatym okolicy akralnej, a większość przypadków występuje u dorosłych w wieku powyżej 40 lat.
Rak z komórek Merkla
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Ten typ rzadkiego raka skóry rozwija się szybko i ma postać guzka o barwie miąższowej lub niebieskawo-czerwonej. Najczęściej można go znaleźć na twarzy, głowie lub szyi. Starsi dorośli są bardziej narażeni na raka z komórek Merkla, a czynniki ryzyka obejmują ekspozycję na słońce, immunosupresję, jasną skórę i historię innych nowotworów skóry. Jest bardzo agresywny i łatwo rozprzestrzenia się po całym organizmie. Ryzyko powrotu jest również wysokie. Szacuje się, że u jednej na 130 000 osób w Stanach Zjednoczonych w którymś momencie swojego życia rozwinie się rak z komórek Merkla.
Rak z komórek Merkla
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieDermNet NZ
Kliniczne cechy raka z komórek Merkla doprowadziły do opracowania metody AEIOU, która pomaga ludziom we wczesnym wykrywaniu:
- Bezobjawowy - jeśli guzek nie jest tkliwy, można podejrzewać raka z komórek Merkla.
- Szybko się powiększa - jeśli guzek rośnie szybko w czasie krótszym niż trzy miesiące, może to oznaczać, że jest to przypadek raka z komórek Merkla.
- Immunosupresja - osłabiony układ odpornościowy może oznaczać, że dana osoba jest bardziej narażona na rozwój raka z komórek Merkla.
- Starszy wiek - osoby powyżej 50. roku życia są bardziej podatne na ten typ raka.
- Ekspozycja na promieniowanie UV - ponieważ ekspozycja na słońce może zwiększać ryzyko zachorowania na ten typ raka skóry, monitorowanie ilości słońca, które dana osoba dostaje, jest dobrym sposobem określenia poziomu ryzyka, gdy pojawia się wzrost.
Rak z komórek Merkla (guz kolizyjny)
To zdjęcie zawiera treści, które niektóre osoby mogą uznać za graficzne lub niepokojące.
Zobacz zdjęcieEurope PMC
Guz zderzeniowy występuje, gdy bezpośrednio sąsiaduje więcej niż jeden rodzaj raka skóry. Dzieje się tak najczęściej, gdy ktoś ma raka zarówno z komórek Merkla, jak i raka płaskonabłonkowego, ale może się to również zdarzyć w przypadku raka komórek Merkla i choroby Bowena lub raka podstawnokomórkowego. żywotność ekspozycji na słońce.
Słowo od Verywell
Większość nowotworów skóry można łatwo wyleczyć, jeśli zostaną wcześnie wykryte. Ważne jest, aby znać oznaki i wiedzieć, jak samodzielnie zbadać znamiona i guzki na ciele, aby określić, czy nowy pieprzyk lub inne zmiany skórne są normalne lub rakowe. Generalnie dobrą praktyką jest sprawdzenie przez dermatologa wszelkich nowych narośli, nawet jeśli wydają się one wyglądać normalnie.
Podejmowanie środków ostrożności w celu zapobiegania rakowi skóry, takich jak unikanie nadmiernej ekspozycji na słońce, poparzeń słonecznych i opalanie się, może znacznie zmniejszyć ryzyko rozwoju tej choroby. Zawsze używaj kremów przeciwsłonecznych o szerokim spektrum SPF co najmniej 15 i zakrywaj swoje ciało tak bardzo, jak to możliwe podczas przebywania na świeżym powietrzu.
Zapobieganie rakowi skóry i wczesne wykrywanie go