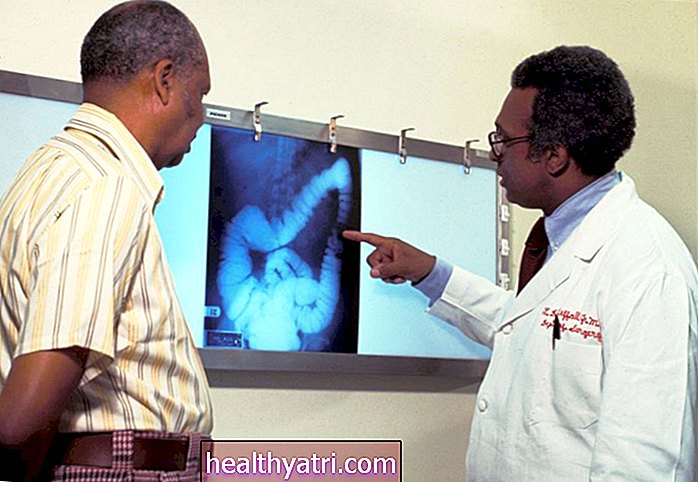
Testy genetyczne w kierunku raka płuc obejmują testy laboratoryjne wykonywane na próbce krwi lub tkanki nowotworowej w celu ustalenia, czy DNA komórek rakowych zawiera mutacje genów lub inne zmiany, które inicjują rozwój lub wzrost raka. Jeśli w wyniku testów genetycznych raka płuca zostaną zidentyfikowane możliwe do leczenia mutacje, Twój onkolog może wykorzystać te informacje do przepisania leków, które są ukierunkowane konkretnie na Twoje nieprawidłowości genetyczne.
Wśród wielu korzyści terapii celowanych jest to, że mogą one na różne sposoby blokować to, co zasadniczo odżywiają komórki rakowe i pozwalając im na proliferację - bez uszkadzania zdrowych komórek. To jest inne dla każdego, nawet dla tych z tym samym typem raka płuc.
Testy genetyczne pozwalają wykryć, co się za tym kryjeTwójraka i jest obecnie rutynową częścią leczenia raka płuc.
Monty Rakusen / Getty Images
Rola genetyki w raku płuc
Rak płuc występuje, gdy komórki w płucach rozmnażają się w sposób niekontrolowany z powodu mutacji genetycznych. Kiedy gen jest narażony na toksyny w środowisku lub gdy wystąpi błąd w podziale komórki, może wystąpić mutacja (zmiana).
Wszystkie geny składają się ze zmiennych sekwencji czterech aminokwasów (zwanych zasadami) - adeniny, tyrozyny, cytozyny i guaniny. W niektórych przypadkach mutacja oznacza, że jedna zasada jest zastępowana inną, jak adenina zamiast guaniny. W innych przypadkach bazy można w jakiś sposób wstawiać, usuwać lub przestawiać.
Dwa główne typy mutacji, które mogą prowadzić do raka, to mutacje kierowcy i mutacje pasażera. Geny kierujące odgrywają bezpośrednią rolę w procesie, w którym rozpoczyna się rak, zwanym onkogenezą. Po zainicjowaniu raka te zmutowane geny dosłownie napędzają wzrost komórek rakowych. W raku płuc może występować więcej niż jeden typ genu sterującego. Naukowcy oszacowali, że w 51% przypadków raka płuc wykryto mutacje znanych czynników napędzających.
Tak jak ktoś może być pasażerem w samochodzie, tak niektóre zmutowane geny są obecne w guzie, ale nie napędzają wzrostu komórek rakowych - są po prostu na przejażdżkę. Te neutralne komórki znacznie przewyższają liczbę komórek kierujących. Ponownie, liczba genów pasażerskich różni się w zależności od guza, ale niektóre guzy mogą mieć ponad 1000 takich mutacji.
Znaczenie testów genetycznych
Jeden z najbardziej ekscytujących postępów w leczeniu raka płuca pochodzi ze zrozumienia zmian genetycznych w niedrobnokomórkowym raku płuca (NSCLC), który stanowi około 80% 85% przypadków raka płuca. Niedrobnokomórkowy rak płuca rak ma tendencję do wzrostu wolniej niż rak małych komórek płuc (SCLC), agresywna postać, którą można podzielić na kategorie ze względu na mały rozmiar komórek rakowych podczas badania pod mikroskopem.
Mniej wiadomo o mutacjach, które prowadzą do drobnokomórkowego raka płuc, który stanowi około 10% do 15% przypadków raka płuc i często rozprzestrzeniał się do czasu zdiagnozowania. Rak małych komórek płuc jest zazwyczaj leczony chemioterapią i radioterapią.
Jeśli niedawno zdiagnozowano u Ciebie niedrobnokomórkowego raka płuca, zwłaszcza gruczolakoraka płuc, testy genetyczne - znane również jako profilowanie molekularne lub testy biomarkerów - są sposobem na zidentyfikowanie określonych mutacji czynników powodujących, że lekarze mogą być w stanie wskazać leki.
Terapie celowane to forma medycyny precyzyjnej, co oznacza, że dobierane są dla Ciebie na podstawie precyzyjnych informacji o Twojej chorobie. W przeciwieństwie do konwencjonalnej chemioterapii, każdy otrzymuje te same leki lub leczenie jest spersonalizowane tylko w oparciu o wrażliwość na określone skutki uboczne.
Korzyści z terapii celowanej są liczne. Pomiędzy nimi:
- Leki chemioterapeutyczne atakują wszystkie szybko dzielące się komórki - rakowe lub nie - i stwarzają ryzyko toksyczności. Terapie celowane atakują tylko określone nieprawidłowości obecne w komórkach nowotworowych, co powoduje znacznie mniejszy dyskomfort i lepszą jakość życia podczas leczenia.
- Niektóre terapie celowane mogą również blokować tworzenie się naczyń krwionośnych i odżywianie guzów nowotworowych; angiogeneza to proces, w którym tworzą się nowe naczynia krwionośne.
- W przypadku leków stosowanych w chemioterapii od 20% do 30% pacjentów reaguje na leczenie, a wskaźnik przeżycia wolnego od progresji szacuje się na około trzy do pięciu miesięcy. Ukierunkowane leki terapeutyczne pozwalają na wyższe wskaźniki odpowiedzi i dłuższe wskaźniki przeżycia bez progresji.
Czego oczekują testy genetyczne
O ile wiadomo o nieprawidłowościach genetycznych powodujących raka płuc, jest to stosunkowo nowy obszar nauk medycznych. Zakłada się zatem, że za wzrostem komórek rakowych kryje się coś więcej, niż jeszcze nie zostało odkryte.
Niektóre z mutacji lub zmian w białkach sygnalizacyjnych (biomarkerach) w raku płuc, które można obecnie wykryć za pomocą testów genetycznych, obejmują:
- Mutacje EGFR: Niektóre typy raka płuc wytwarzają w nadmiarze receptor naskórkowego czynnika wzrostu (EGFR), białka zaangażowanego we wzrost i podział komórek. Zmutowane komórki rosną zbyt szybko. Ta mutacja jest powszechna u osób z rakiem płuc, które nigdy nie paliły.
- Mutacje KRAS: gen, który przenosi instrukcje dla białka KRAS, może zostać uszkodzony. Zamiast normalnego białka komórki mogą wytwarzać inne, które nie może prawidłowo regulować wzrostu.
- Przegrupowania ALK: około 5% NSCLC wytwarza nieprawidłowe białka ALK, które powodują wzrost i rozprzestrzenianie się komórek rakowych. Nieprawidłowe białka są wynikiem połączenia dwóch genów znanych jako kinaza chłoniaka anaplastycznego (ALK) i białko podobne do mikrotubuli związanej z echinodermą 4 (EML4).
- Przegrupowania ROS1: około 1% do 2% NSCLC ma rearanżację w genie o nazwie ROS1. Ta mutacja jest podobna do rearanżacji ALK, ponieważ jest połączeniem ROS1 i innego genu i wytwarza nieprawidłowe białko.Przegrupowania ALK i ROS1 są tak podobne, że niektóre terapie celowane mogą działać w obu przypadkach.
- Amplifikacje MET: Niektóre raki obejmują mutację genu przemiany nabłonka mezenchymalnego (MET), który powoduje wytwarzanie nieprawidłowych białek i prowadzi do wzrostu i rozprzestrzeniania się raka.
- Mutacje BRAF: powszechne u palaczy, ta mutacja wpływa na białka B-Raf i może zwiększyć rozprzestrzenianie się raka.
- Mutacje RET: gen RET na komórkach rakowych zmienia się i tworzy białka RET, które powodują proliferację komórek.
- Mutacje NTRK: Fuzja zachodzi między fragmentem chromosomu zawierającym gen NTRK a genem na innym chromosomie, wytwarzając białka zwane białkami fuzyjnymi TRK, które powodują nieprawidłowy wzrost komórek.
Aby zrozumieć wpływ odkrycia jednej takiej mutacji, leki ukierunkowane na mutacje EGFR dają 75% wskaźnik odpowiedzi i wskaźniki przeżycia wolnego od progresji wynoszące od 9 do 13 miesięcy. W przypadku leków ukierunkowanych na rearanżacje ALK odsetek odpowiedzi wynosi 60% z dziewięciomiesięcznym wskaźnikiem przeżycia wolnego od progresji.
Kto powinien zostać przetestowany?
Chociaż istnieją dziedziczne mutacje raka płuc (zwane także mutacjami linii zarodkowej), które są częścią twojego genetycznego zestawu w momencie urodzenia i mogą być przekazywane z rodzica na dziecko, zwiększając ryzyko zachorowania na raka płuc, prawie wszystkie mutacje genów związane z chorobą są nabywane . Oznacza to, że pojawiają się z powodu ekspozycji na czynniki rakotwórcze, które uszkadzają DNA komórki.
Te mutacje lub mutacje somatyczne nie są obecne od urodzenia (i nie występują w rodzinach), co oznacza, że każdy może je rozwinąć. Dlatego u wszystkich pacjentów zaleca się wykonanie badań genetycznych w kierunku raka płuc.
Szacuje się, że mutacje kierowcy, które powodują rozwój raka, występują nawet u 70% osób z gruczolakorakiem płuc.
Wśród czynników, które mogą zwiększać ryzyko rozwoju nabytych mutacji raka płuc, są:
- Dym tytoniowy (z pierwszej i drugiej ręki)
- Zanieczyszczenie powietrza
- Radon
- Azbest
- Niektóre metale lub chemikalia
- Hormonalna terapia zastępcza
- Choroby płuc: gruźlica, astma i POChP należą do chorób zwiększających ryzyko raka płuc. Na przykład, jeśli masz POChP, ryzyko raka płuc jest dwa do czterech razy wyższe niż u osób bez POChP.
Metody badań genetycznych raka płuc
Jeśli zdiagnozowano u Ciebie jakiekolwiek stadium raka płuc, Twój lekarz prawdopodobnie poprosi o testy w celu sprawdzenia biomarkerów.
Istnieją dwa podstawowe typy testów genomowych w kierunku raka płuc. Obejmują one pobranie próbki tkanki lub próbki krwi.
Biopsja tkankowa
Biopsja tkanki to standardowa procedura, za pomocą której lekarze pobierają próbkę do badań genetycznych. Jeśli jednak lekarz planuje chirurgiczne usunięcie raka niezależnie od jego genetyki, po operacji zostanie zachowana próbka wyciętego guza do analizy.
Wiele akademickich ośrodków onkologicznych oferuje badania na miejscu, a onkolog może wysłać próbkę tkanki do firm i laboratoriów w celu przeprowadzenia kompleksowych badań.
Badania krwi
Coraz częściej lekarze oprócz biopsji tkanki zamawiają płynną biopsję. Płynna biopsja to badanie krwi, które sprawdza, czy we krwi krążą komórki rakowe i może być użyte do wykrycia mutacji genetycznych w tych komórkach.
Płynna biopsja ma zalety:
- Nie stwarza ryzyka infekcji, odmy opłucnowej (zapadnięcie się płuca) ani innych powikłań związanych z biopsją tkanki
- Stanowi dobrą alternatywę, jeśli guz znajduje się w trudno dostępnym miejscu
- Jest mniej inwazyjny
- Umożliwia lekarzom łatwe porównywanie wielu próbek w czasie, aby zobaczyć, jak reagujesz na leczenie
Jak wyniki zalecają leczenie
Na podstawie zidentyfikowanych mutacji możesz zostać dopasowany do docelowego leku lub zakwalifikowany do udziału w badaniu klinicznym.
Dostępnych jest kilka terapii ukierunkowanych na określone mutacje, które mogą być zaangażowane w raka płuc, a badania mają nadzieję rozwinąć więcej.
Twój lekarz rozważy opcje leków zatwierdzone dla twojej konkretnej mutacji (jeśli takie istnieją). Na przykład, podczas gdy rearanżacje ALK można leczyć jednym z pięciu różnych leków zatwierdzonych przez Amerykańską Agencję ds.Żywności i Leków (FDA), tylko jeden lek jest zatwierdzony do amplifikacji MET.
Identyfikacja mutacji może również dostarczyć lekarzowi dodatkowych informacji - takich jak prawdopodobieństwo nawrotu raka - które mogą pomóc w podjęciu innych decyzji dotyczących leczenia, takich jak operacja.
To, czy otrzymasz terapię celowaną samodzielnie, czy w połączeniu z innym leczeniem, zależy od twojego przypadku i rodzaju raka płuc.
Ukierunkowane opcje terapii raka płucOdporność na leczenie
Odkrycie możliwej do wyleczenia mutacji za pomocą testów genetycznych w kierunku raka płuc jest zachęcające w tym sensie, że może pomóc w stworzeniu bardziej dostosowanego planu leczenia. Ale ważne jest, aby wiedzieć, że prawie każdy nieuchronnie staje się z czasem oporny na obecnie dostępne ukierunkowane terapie. Istnieje wiele mechanizmów, dzięki którym tak się dzieje, co utrudnia znalezienie jednego rozwiązania. Trwają badania kliniczne, oceniające zarówno zastosowanie zastępowania drugiego leku w celu zwalczania mutacji, jak i łączenie leków, które wykorzystują różne cele lub mechanizmy do ataku na komórkę rakową.
Słowo od Verywell
Możliwość zrozumienia profilu molekularnego guzów płuc jest niezwykle ekscytującym obszarem badań i jest prawdopodobne, że nowe terapie celowane dla nowo zidentyfikowanych mutacji będą stale dostępne, ponieważ badania kliniczne poszukują bardziej skutecznych opcji.
Jeśli zdiagnozowano u Ciebie raka płuc, zwłaszcza gruczolakoraka płuc lub płaskonabłonkowego raka płuca, porozmawiaj ze swoim lekarzem o badaniach genetycznych. Jeśli twoje wyniki pokazują biomarker genetyczny, zbadaj dostępne terapie i nawiąż kontakt z innymi, którzy mają tę samą diagnozę. Istnieje wiele obiecujących możliwości dla osób z tymi typami raka, w tym leki, które pozwalają leczyć raka przez długi czas, tak jak w przypadku długotrwałej choroby, takiej jak cukrzyca.



-overview.jpg)