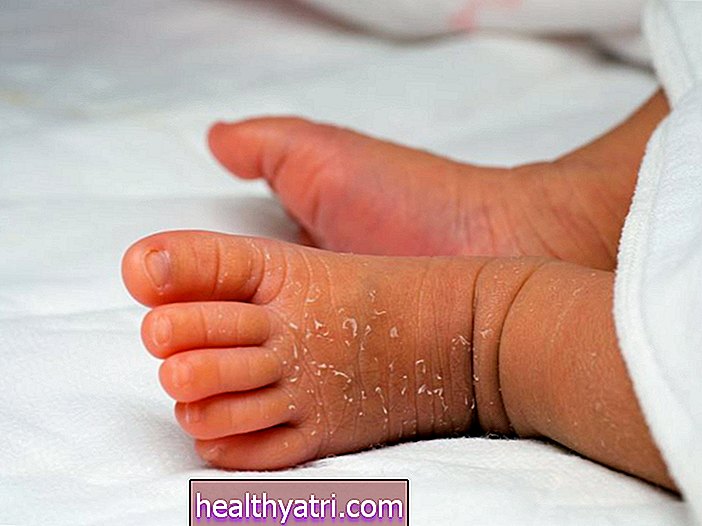
Nie ma lekarstwa na atopowe zapalenie skóry (wyprysk), ale istnieją metody leczenia, które mogą pomóc w radzeniu sobie z tym powszechnym stanem zapalnym skóry. Łagodną egzemę można często zwalczać za pomocą bogatych w emolient środków nawilżających i dostępnych bez recepty kremów hydrokortyzonowych. Umiarkowane lub ciężkie przypadki mogą wymagać leków na receptę i specjalistycznych terapii. Niezależnie od stadium choroby, samoopieka jest ważna w łagodzeniu obecnych objawów i zapobieganiu przyszłym epizodom, a także infekcjom skóry.
Egzema może być trudna do opanowania, więc wielu pacjentów odczuwa potrzebę wypróbowania różnych opcji leczenia, a nawet zmiany schematu leczenia z czasem. Twój lekarz może Ci pomóc i prawdopodobnie zastosuje podejście etapowe, sprawdzając, czy niektóre opcje działają, zanim spróbujesz innych, które mogą wiązać się z większym ryzykiem.
W niektórych przypadkach inni specjaliści - na przykład dermatolog, alergolog lub dietetyk - mogą być potrzebni, aby odblokować odpowiednią kombinację terapii dla Ciebie jako osoby.
GARO / Getty Images
Domowe środki zaradcze i styl życia
Egzema może być wywołana lub pogorszona przez rzeczy, na które jesteś wrażliwy (jak pyłki, niektóre pokarmy lub zmiana pogody - zimna pogoda jest często wyzwalaczem), jak również przez rzeczy, które robisz (jak drapanie się lub stres). Styl życia i wybory dotyczące higieny osobistej odgrywają kluczową rolę w zapobieganiu ostrym epizodom egzemy, zwanym zaostrzeniami, lub zarządzaniu nimi.
Unikanie wyzwalaczy
Istnieje wiele różnych czynników wyzwalających, które mogą wywołać zaostrzenie egzemy. Mogą się one różnić w zależności od osoby i mogą obejmować:
- Naprężenie
- Bardzo sucha skóra
- Mydła i środki czystości
- Zapachy
- Alergeny pokarmowe
- Metale, zwłaszcza nikiel
- Palić papierosy
- Zimna, sucha pogoda
- Gorąca, wilgotna pogoda
- Przeziębienia i grypa
- Tkaniny ścierne, zwłaszcza wełna i poliester
- Maści przeciwbakteryjne, takie jak neomycyna i bacytracyna
Niestety, często trudno jest stwierdzić, które wyzwalacze powodują twoje flary. Jeśli tak jest w Twoim przypadku, możesz prowadzić dziennik wyzwalający, aby rejestrować narażenia na podejrzane czynniki wyzwalające, zwłaszcza gdy egzema zaczyna się nasilać.
Często łatwiej powiedzieć niż zrobić o unikaniu wyzwalaczy. Obejmuje wsparcie ze strony rodziny i jasny zestaw zasad, aby uniknąć przypadkowych ekspozycji. Obejmuje to czytanie etykiet składników, jeśli masz nadwrażliwość, ubieranie się odpowiednio do pogody i stosowanie technik zarządzania stresem, aby zmniejszyć ryzyko zaostrzeń.
Środki do mycia skóry i płyny do mycia ciała
Jeśli masz egzemę, jedną z najgorszych rzeczy, jakie możesz zrobić, jest mycie tradycyjnymi mydłami w kostce. Są nie tylko szorstkie, ale mogą usuwać wiele naturalnych olejów skóry (znanych jako naturalny czynnik nawilżający lub NMF), które mają ją chronić.
Wybierz przyjazne dla egzemy mydło lub środek czyszczący przeznaczony specjalnie do skóry suchej i wrażliwej. Na półkach sklepowych dostępna jest stale rosnąca oferta, z których najlepsze są opatrzone pieczęcią akceptacji Krajowego Stowarzyszenia Wyprysków.
W przypadku niemowląt, małych dzieci i małych dzieci możesz zdecydować się na unikanie środków czyszczących i zdecydować się tylko na zwykłe kąpiele wodne. Starsze dzieci, nastolatki i dorośli również mogą skorzystać na namydlaniu rąk, pach i pachwiny zamiast całego ciała.
Żele antybakteryjne są idealne do mycia rąk, ponieważ baza alkoholowa nie wiąże NMF.
Kąpiele „namoczyć i uszczelnić”
Woda nieustannie paruje z głębszych warstw skóry, efekt znany jako transepidermalna utrata wody (TEWL). Kiedy przesycisz skórę, efekt ten zostaje wzmocniony, wyciągając jeszcze więcej wody i pozostawiając ją napiętą i suchą.
Dla osób z wypryskiem te obawy są nie tylko kosmetyczne. Chociaż kąpiel jest wyraźnie korzystna - rozluźnia łuski skórne i zmniejsza swędzenie - należy ją wykonywać bezpiecznie, stosując technikę zwaną „moczyć i uszczelniać”. Aby to zrobić:
- Narysuj letnią (nie gorącą) kąpiel, mocząc nie dłużej niż 10 minut.
- Użyj raczej łagodnego środka czyszczącego niż szorstkiego mydła.
- Unikaj szorowania.
- Delikatnie zetrzyj ręcznikiem, osuszając (nie pocierając) skórę.
- Zastosuj wszelkie leki miejscowe, których możesz używać.
- Kiedy skóra jest jeszcze wilgotna i porowata, nałóż krem nawilżający.
- Pozwól balsamowi wchłonąć się przez kilka minut przed ubieraniem.
Jeśli doświadczasz silnego zaostrzenia, możesz całkowicie uniknąć środków czyszczących i po prostu użyć wody.
Kąpiele wybielające
Jeśli wyprysk jest ciężki, rozcieńczona kąpiel wybielająca dwa razy w tygodniu może pomóc złagodzić objawy, szczególnie w przypadku nawracających infekcji skóry. Chociaż badania dotyczące jej skuteczności są podzielone, kąpiel wybielająca jest ogólnie uważana za bezpieczną i może pomóc zneutralizować bakterie i inne czynniki zakaźne na skórze.
Kąpiel wybielająca może być wykonana przy użyciu od 1/4 szklanki do 1/2 szklanki 5% domowego wybielacza do 40 galonów letniej wody. Moczyć nie dłużej niż 10 minut i nawilżyć natychmiast po spłukaniu i wytarciu ręcznikiem. Nigdy nie zanurzaj głowy w kąpieli wybielającej i natychmiast przemyj oczy, jeśli dostaniesz do nich wodę.
Kąpieli wybielającej nigdy nie należy stosować u dzieci bez zgody pediatry. Osoby z silnymi pęknięciami mogą chcieć unikać kąpieli wybielających, ponieważ mogą być bolesne, jeśli skóra jest uszkodzona.
Ekspozycja na słońce
Wiele osób z wypryskiem twierdzi, że światło słoneczne pomaga złagodzić łagodne do umiarkowanych objawy choroby. Uważa się, że takie działanie zwiększa produkcję witaminy D w skórze, która z kolei uwalnia związki przeciwzapalne (zwane katelicydyny), które zmniejszają miejscowe zaczerwienienia i obrzęki.
Naturalne światło słoneczne jest ogólnie uważane za bezpieczne, jeśli jest ograniczone do nie więcej niż 10 do 30 minut ekspozycji kilka razy w tygodniu. Kiedy zaczynasz, pięć minut może wystarczyć, aby ocenić, jak dobrze tolerujesz światło słoneczne. Jeśli nie ma zaczerwienienia, mrowienia lub bólu, możesz stopniowo wydłużać czas przebywania na słońcu w ciągu dni i tygodni.
Jeśli chodzi o ekspozycję na słońce, więcej nie zawsze znaczy lepiej. Zbyt dużo słońca może mieć przeciwstawny efekt, wywołując wyprysk, jednocześnie zwiększając ryzyko uszkodzeń słonecznych i raka skóry.
Na zewnątrz zawsze używaj kremów przeciwsłonecznych o wskaźniku SPF 15 lub wyższym. Dzięki temu wystarczająca ilość promieniowania ultrafioletowego (UV) może przeniknąć przez skórę, więc może mieć działanie terapeutyczne, ale nie na tyle, aby spowodować pieczenie.
Istnieją dowody na to, że tlenek cynku stosowany w niektórych naturalnych produktach przeciwsłonecznych może być korzystny dla skóry z wypryskami. Jeśli stan skóry jest ciężki, należy stosować filtry przeciwsłoneczne przeznaczone dla skóry wrażliwej lub niemowląt.
Terapie bez recepty (OTC)
Najważniejszą terapią egzemy OTC jest środek nawilżający. Nawilża się dwa razy dzienniekluczowydo leczenia egzemy, niezależnie od ciężkości Twojego przypadku.
Dodanie leku może być zalecane, jeśli samo nawilżenie nie poprawia stanu skóry. Łagodną lub umiarkowaną egzemę często można leczyć za pomocą leków dostępnych bez recepty.
Nawilżacze
Swędzenie i suchość skóry (suchość skóry) charakteryzują wyprysk na każdym etapie choroby. Jednocześnie sucha skóra może wywołać zaostrzenie, jeśli nie jest leczona.
Sucha skóra nie tylko swędzi, ale także osłabia funkcję barierową skóry, umożliwiając bakteriom, grzybom i wirusom łatwy dostęp do wrażliwych tkanek. Nawet jeśli te drobnoustroje nie wywołają aktywnej infekcji, mogą wywołać stan zapalny potrzebny do wywołania zaostrzenia.
Rutynowe nawilżanie odpowiednią maścią, kremem lub balsamem może pomóc w nawilżeniu skóry i przywróceniu jej funkcji ochronnej:
- Maści są zwykle najlepszym wyborem dla wszystkich, ale szczególnie ciężkich przypadków egzemy, ponieważ są bardziej tłuste i zapewniają dłużej utrzymującą się barierę dla wilgoci. Wiele z nich zawiera takie składniki, jak wazelina lub olej mineralny.
- Kremy są dobre dla osób z łagodnym do umiarkowanego wypryskiem i są preferowane przez wielu, ponieważ lepiej wchłaniają się niż maści.
- Balsamy (składające się głównie z wody) mogą być dobre dla osób z łagodnym wypryskiem.
Wśród szerokich kategorii środków nawilżających do skóry możesz wybierać spośród:
- Nawilżacze do łuszczącej się egzemy są dobrym wyborem, jeśli masz łuszczenie się, ale nie ma pęknięć ani pęknięć na skórze. Mogą powodować pieczenie, jeśli skóra jest pęknięta.
- Zmiękczające środki nawilżające są idealne, jeśli jesteś w środku ostrego zaostrzenia. Nie podrażniają i tworzą wodoszczelne uszczelnienie na zewnętrznej warstwie komórek skóry.
- Ceramidowe środki nawilżające wydają się być droższe, ale są doskonałą opcją, ponieważ wygładzają skóręipromować gojenie.
Badania wykazały również, że środki nawilżające z ceramidami i mocznikiem mogą być również korzystne dla osób z egzemą, ponieważ wydają się zwiększać nawilżenie i gojenie aktywnej wysypki wypryskowej.
Niezależnie od wybranej opcji, unikaj środków nawilżających zawierających substancje zapachowe i barwniki, które mogą być drażniące. Ponadto podczas leczenia unikaj kosmetyków lub wybieraj produkty bezzapachowe i hipoalergiczne. Nawilżaj przed nałożeniem makijażu i ponownie nałóż krem nawilżający w razie potrzeby.
Nawilżaj co najmniej trzy razy dziennie, nakładając grubą warstwę produktu i wcierając ruchami w dół. Unikaj pocierania w kółko lub w górę iw dół, ponieważ może to generować ciepło i podrażniać stan zapalny skóry.
Krem hydrokortyzonowy
Jeśli Twój wyprysk nie poprawia się dzięki kremom nawilżającym, krem hydrokortyzonowy OTC o niskiej mocy może pomóc w leczeniu wysypek i zmniejszeniu stanu zapalnego skóry. Hydrokortyzon to rodzaj miejscowego steroidu, który pomaga zmniejszyć swędzenie i obrzęk poprzez tłumienie zapalnych substancji chemicznych wytwarzanych przez układ odpornościowy.
Hydrokortyzon OTC jest sprzedawany w drogeriach w stężeniach 0,5% i 1%. Po oczyszczeniu na zmienioną chorobowo skórę nakłada się cienką warstwę i delikatnie wciera. Następnie można nałożyć krem nawilżający, aby zatrzymać wilgoć.
W Stanach Zjednoczonych steroidy do stosowania miejscowego są klasyfikowane według poziomów mocy od 1 (najwyższy) do 7 (najniższy). Zarówno 0,5%, jak i 1% hydrokortyzon należą do klasy 7.
Częste działania niepożądane, w tym kłucie, pieczenie, zaczerwienienie i suchość. Mogą również wystąpić trądzik, zapalenie mieszków włosowych („guzki włosów”), rozstępy, przebarwienia i zanik skóry (przerzedzenie), zwłaszcza w przypadku nadużywania hydrokortyzonu.
Chociaż jest technicznie bezpieczny w użyciu na twarzy, krem hydrokortyzonowy OTC jest przeznaczony tylko do sporadycznego, krótkotrwałego stosowania i powinien być stosowany ze szczególną ostrożnością wokół oczu. Większość ludzi nie odczuje żadnych skutków ubocznych, jeśli hydrokortyzon o niskiej sile działania krem używany krócej niż cztery tygodnie.
Leki przeciwhistaminowe
Pomimo tego, co niektórzy mogą powiedzieć, leki przeciwhistaminowe z natury nie łagodzą świądu u osób z wypryskiem. Leki przeciwhistaminowe działają poprzez blokowanie chemicznej znanej histaminy, którą układ odpornościowy wytwarza w kontakcie z alergenem (takim jak pyłki lub sierść zwierząt domowych). Ponieważ histamina nie odgrywa głównej roli w zapaleniu wyprysku, korzyści ze stosowania leków przeciwhistaminowych mogą być różne u różnych osób.
Na przykład, jeśli egzema jest wywoływana lub zaostrzana przez alergię (taką jak alergia pokarmowa lub katar sienny), lek przeciwhistaminowymożezapobiec zaostrzeniu lub zmniejszyć jego nasilenie. Z drugiej strony, jeśli nie ma alergii, lek przeciwhistaminowy może nie działać.
Leki przeciwhistaminowe są najczęściej zalecane, jeśli swędzenie nie pozwala Ci zasnąć w nocy. Leki przeciwhistaminowe starszej generacji, takie jak Benadryl (difenhydramina), mają działanie uspokajające, które pomagają odpocząć i mogą łagodzić ogólnoustrojowe stany zapalne.
Jeśli w ciągu dnia potrzebny jest lek przeciwhistaminowy, należy zastosować preparat nie usypiający, taki jak:
- Allegra (feksofenadyna)
- Claritin (loratadyna)
- Zyrtec (cetyryzyna)
Należy unikać miejscowych leków przeciwhistaminowych, ponieważ mogą one podrażniać skórę i wywoływać zaostrzenie egzemy.
Recepty
W niektórych przypadkach leki na receptę mogą być odpowiednie jako pierwsza próba leczenia. W innych są brane pod uwagę tylko wtedy, gdy objawy wyprysku nasilają się lub nie reagują na leczenie zachowawcze. Leki te są czasami stosowane samodzielnie lub w połączeniu z innymi terapiami.
Miejscowe steroidy
Miejscowe steroidy są przeznaczone do krótkotrwałego leczenia ostrych objawów wyprysku. Nie są używane w celu zapobiegania odblaskom ani jako substytut kremu nawilżającego.
Leki te są dostępne w postaci maści, balsamów i kremów, a także specjalistycznych preparatów na skórę głowy i brodę.
Wybór miejscowego steroidu zależy od lokalizacji wyprysku, wieku użytkownika i ciężkości wysypki. Sterydy o niższej sile są zwykle stosowane tam, gdzie skóra jest najcieńsza (jak twarz i tył dłoni), podczas gdy sterydy o dużej sile mogą być potrzebne w przypadku grubej skóry (np. Stóp).
Przykłady powszechnie stosowanych miejscowych sterydów to:
- Klasa siły 6: żel Desonex (0,05% desonidu)
- Klasa mocy 5: krem Dermatop (0,1% prednicarbanu)
- Klasa siły 4: Synalar (0,025% acetonidu fluocynolonu)
- Klasa potencji 3: krem Lidex-E (0,05% fluocynonidu)
- Klasa siły 2: Maść Elocon (0,05% propionianu halobetazolu)
- Klasa siły 1: krem Vanos (0,1% fluocynonidu)
Leki te należy zawsze stosować w najniższej skutecznej sile przez jak najkrótszy czas, aby uniknąć skutków ubocznych. W przypadku niewłaściwego stosowania możesz być bardziej narażony na skutki uboczne, w tym atrofię skóry, łatwe powstawanie siniaków, rozstępy i pajączki (teleangiektazje). W związku z tym silniejsze miejscowe steroidy są zwykle przepisywane tylko w leczeniu pierwszego rzutu umiarkowanego do ciężkiego wyprysku.
Nadużywanie lub długotrwałe stosowanie miejscowych steroidów może mieć potencjalnie poważne konsekwencje, w tym nieodwracalny zanik skóry, łuszczycę krostkową i odstawienie kortykosteroidów.
Miejscowe inhibitory kalcyneuryny
Jeśli miejscowe steroidy nie przynoszą ulgi, można przepisać leki z grupy miejscowych inhibitorów kalcyneuryny (TCI). TCI działają poprzez blokowanie białka zwanego kalcyneuryną, które stymuluje produkcję cytokin zapalnych.
Elidel (pimekrolimus) i Protopic (takrolimus) to dwa TCI aktualnie zatwierdzone do stosowania w leczeniu egzemy. Są stosowane jako terapia drugiego rzutu w przypadku umiarkowanego do ciężkiego wyprysku u dorosłych lub dzieci w wieku 2 lat i starszych.
W przeciwieństwie do miejscowych steroidów, Elidel i Protopic nie wchłaniają się do głębszych tkanek i nie powodują ścieńczenia ani przebarwień skóry. Dzięki temu można je bezpiecznie stosować na twarzy i innej delikatnej skórze. Częste działania niepożądane obejmują zaczerwienienie skóry, bóle głowy, trądzik, nudności, zapalenie mieszków włosowych i objawy grypopodobne.
W 2006 roku FDA wydała ostrzeżenie z czarnej skrzynki, w którym doradzono pracownikom służby zdrowia i konsumentom, że Elidel i Protopic mogą zwiększać ryzyko raka skóry i chłoniaka. Jednak to ostrzeżenie jest nieco kontrowersyjne, ponieważ większość niedawnych badań na dużą skalę nie wykazała ten związek jest prawdziwy.
Sterydy doustne
W rzadkich przypadkach można przepisać krótki cykl doustnych steroidów w celu opanowania ciężkiego zaostrzenia egzemy. Na ogół są one zalecane tylko wtedy, gdy objawy wyprysku są oporne na inne terapie lub opcje leczenia są ograniczone. Niewielu lekarzy kiedykolwiek rozważy stosowanie doustnych sterydów u dzieci z wypryskiem, bez względu na jego nasilenie.
Należy zachować szczególną ostrożność, ponieważ długotrwałe stosowanie steroidów (30 dni lub dłużej) może zwiększyć ryzyko posocznicy, choroby zakrzepowo-zatorowej i złamań kości. Może również powodować „efekt z odbicia”, w którym objawy gwałtownie powrócą po zaprzestaniu leczenia. Aby tego uniknąć, dawka steroidu byłaby stopniowo zmniejszana w ciągu tygodni lub miesięcy.
Wśród doustnych sterydów, które lekarze mogą rozważyć, należą prednizon, hydrokortyzon i Celestone (betametazon). Działają poprzez tłumienie układu odpornościowego jako całości i są przeznaczone tylko do krótkotrwałego stosowania.
Wypróbowano również silniejsze doustne leki immunosupresyjne, takie jak cyklosporyna, metotreksat i imuran (azatiopryna), chociaż istnieje niewiele solidnych dowodów na poparcie ich stosowania w tym celu.
Antybiotyki
W niektórych przypadkach wyprysk może zagrozić skórze i umożliwić bakteriom rozwinięcie się infekcji. Wtórne bakteryjne infekcje skóry są częste wśród osób z wypryskiem (szczególnieStaphylococcus aureuszakażenia) i można je leczyć miejscowymi lub doustnymi antybiotykami.
Miejscowe antybiotyki są zwykle wystarczające do leczenia drobnych lokalnych infekcji, podczas gdy doustne antybiotyki mogą być potrzebne w przypadku infekcji obejmujących większe obszary skóry. Do najczęściej stosowanych antybiotyków należą cefalosporyny, nafcylina i wankomycyna.
Czas trwania terapii może się różnić w zależności od nasilenia objawów, ale na ogół nie przekracza 14 dni ze względu na ryzyko oporności na antybiotyki.
Antybiotyki mogą leczyć tylko infekcje bakteryjne. Infekcje grzybicze, takie jak grzybica, można leczyć lekami przeciwgrzybiczymi (takimi jak krem mikonazolowy), podczas gdy infekcje wirusowe, takie jak opryszczka pospolita, można leczyć środkami przeciwwirusowymi (takimi jak acyklowir).
Ryzyko wtórnych infekcji skóry można znacznie zmniejszyć, dokładnie myjąc ręce przed zastosowaniem miejscowych zabiegów lub środków nawilżających.
Inhibitory leukotrienu
Inhibitory leukotrienu, takie jak Singulair (montelukast) lub Accolate (zafirlukast), są rzadziej stosowane w leczeniu egzemy, ale można je rozważyć, jeśli objawy są ciężkie i oporne na jakąkolwiek inną formę leczenia.
Zgodnie z nazwą, inhibitory leukotrienów działają poprzez blokowanie związku zapalnego znanego jako leukotrien, który powoduje zaczerwienienie i obrzęk charakterystyczny dla zapalenia skóry. Są częściej stosowane w leczeniu astmy i ciężkich alergii sezonowych lub całorocznych.
Przyjmowane raz dziennie doustnie inhibitory leukotrienów mogą powodować gorączkę, ból głowy, ból gardła, nudności, ból brzucha, biegunkę i infekcję górnych dróg oddechowych. Chociaż jest stosowany niezgodnie z zaleceniami w leczeniu egzemy, korzyści z takiego stosowania nie zostały jeszcze ustalone.
Procedury specjalistyczne
Istnieje kilka procedur, które mogą przynieść korzyści osobom z ciężkimi, nawracającymi lub opornymi na leczenie objawami egzemy. Nie stosuje się ich samodzielnie, ale zazwyczaj łączy się je z innymi terapiami.
Światłolecznictwo
Fototerapia, zwana również terapią światłem, działa podobnie jak ekspozycja na słońce i polega na kontrolowanych wybuchach promieniowania UV-A lub UV-B wykonywanych w gabinecie dermatologa lub specjalistycznej klinice. Fototerapia jest zwykle dodawana do planu leczenia, gdy terapie miejscowe okazują się mniej niż skuteczne.
Fototerapia może zmniejszyć swędzenie i stany zapalne związane z wypryskiem i zwykle wymaga wielu zabiegów. Częste działania niepożądane obejmują suchość skóry, zaczerwienienie i łagodne oparzenia słoneczne. W rzadkich przypadkach fototerapia może powodować wykwity skórne, plamy wątrobowe (plamy soczewicowate) i reaktywację infekcji opryszczką.
Fototerapia może być niezwykle skuteczna u niektórych osób, ale jej stosowanie jest często ograniczone kosztami, dostępnością i niedogodnościami. W celu wzmocnienia efektów fototerapii czasami stosuje się smołę węglową lub leki uczulające na światło, takie jak psoralen.
Terapia mokra
Terapia mokra jest czasami zalecana osobom z ciężkim, trudnym do leczenia wypryskiem. Celem terapii mokrych okładów jest pomoc w nawodnieniu skóry przy jednoczesnym zwiększeniu wchłaniania leków miejscowych. Dolna mokra warstwa zapewnia stałe nawilżenie, a górna sucha warstwa pomaga zatrzymać wilgoć.
Terapia mokrych okładów jest zindywidualizowana, ale zazwyczaj obejmuje następujące kroki:
- Skórę moczy się w ciepłej wodzie przez 15 do 20 minut i osusza.
- Stosuje się leki miejscowe.
- Skórę owija się warstwą mokrej gazy i przykrywa bandażem elastycznym lub inną suchą tkaniną.
- Okład pozostawia się na miejscu na dwie do sześciu godzin.
Chociaż terapię mokrym okładem można wykonywać w domu, należy ją zawsze stosować zgodnie z zaleceniami lekarza lub dermatologa. Nie jest odpowiedni dla wszystkich, szczególnie dla osób z uszkodzoną skórą, u których ryzyko infekcji bakteryjnej jest wysokie.
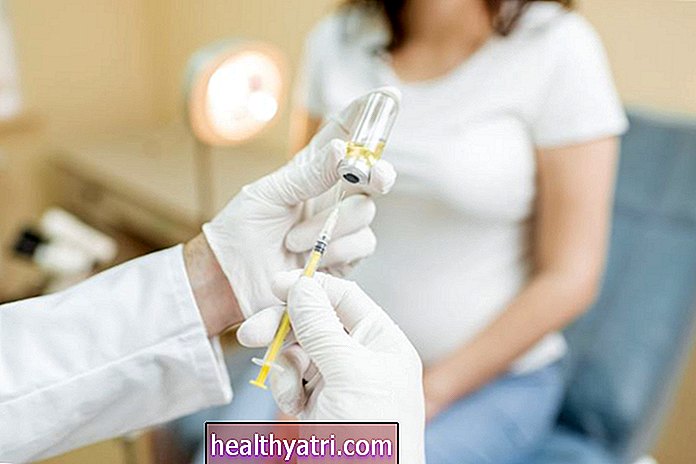
Immunoterapia
Immunoterapia ma na celu zminimalizowanie skutków alergii. Większość rodzajów egzemy tonie alergie, ale objawy mogą się nasilać, gdy jesteś w pobliżu rzeczy, które powodują reakcję alergiczną.
Immunoterapia działa poprzez zmniejszenie wrażliwości na alergeny wywołujące ataki. Narażając Cię na stopniowo zwiększające się dawki, Twój układ odpornościowy „uczy się” nie reagować nadmiernie. Po opanowaniu objawów alergii może być konieczne kontynuowanie leczenia w celu utrzymania kontroli.
Spośród dwóch typów powszechnie stosowanych w immunoterapii:
- Wykazano, że zastrzyki alergiczne są skromnie skutecznym dodatkowym podejściem i mogą pomóc zmniejszyć częstość lub nasilenie zaostrzeń egzemy. Procedura zazwyczaj wymaga wstrzyknięć raz lub dwa razy w tygodniu przez kilka miesięcy, a następnie szczepień konserwacyjnych co dwa do czterech tygodni .
- Krople alergiczne, znane również jako immunoterapia podjęzykowa, są generalnie mniej skuteczne niż zastrzyki, ale mogą być odpowiednie dla osób, które boją się igieł. Procedura ich podawania jest mniej więcej taka sama jak w przypadku zastrzyków alergicznych, ale najczęściej jest stosowana poza wskazaniami, ponieważ nie jest formalnie zatwierdzona przez Amerykańską Agencję ds.Żywności i Leków (FDA).
Aby określić, jakich zastrzyków lub kropli potrzebujesz, alergolog przeprowadzi punktowy test skórny, aby zidentyfikować określone alergeny. Strzały dla alergików nie mogą leczyć alergii pokarmowych.
Chociaż czasami stosowany w leczeniu egzemy, przegląd badań z 2016 r. Opublikowanych wBaza danych przeglądów systematycznych Cochranenie mogli znaleźć przekonujących dowodów na to, że zastrzyki lub krople alergii skutecznie zmniejszały objawy choroby u dzieci i dorosłych.
Medycyna komplementarna i alternatywna (CAM)
Chociaż nie ma zbyt wielu naukowych dowodów na poparcie stosowania uzupełniających i alternatywnych terapii egzemy, niewiele jest takich, które okazały się obiecujące.
Olej kokosowy
Olej kokosowy jest czasami używany jako naturalny środek nawilżający przy wypryskach i wydaje się mieć działanie okluzyjne (co oznacza, że uszczelnia cząsteczki wody, dzięki czemu są zatrzymywane w skórze). Jest również łagodny dla skóry i ma właściwości przeciwzapalne i przeciwbakteryjne, które mogą być przydatne w leczeniu choroby.
Badanie z 2014 r. Opublikowane wInternational Journal of Dermatologyodkryli, że dzieci z wypryskiem doświadczyły lepszego nawilżenia skóry i mniej objawów po nałożeniu oleju kokosowego na skórę przez osiem tygodni.
Inne oleje, takie jak masło słonecznikowe i masło shea, mają również właściwości nawilżające. Z drugiej strony oliwa z oliwek może wysuszać skórę i dodatkowo osłabiać jej funkcję barierową.
Witamina D
Witamina D odgrywa kluczową rolę w wpływie ekspozycji na słońce na egzemę. Dlatego ma sens, że suplementy witaminy D przyjmowane doustnie mogą również pomóc złagodzić objawy wyprysku.
Przegląd badań opublikowanych w czasopiśmie z 2016 rokuSkładniki odżywczepotwierdzili hipotezę, wykazując, że niedobór witaminy D był częstszy u osób z wypryskiem, a suplementacja u osób z niedoborem spowodowała około 40% złagodzenie objawów.
Podczas gdy inne badania wykazały niewielkie korzyści z suplementacji, wysokie wskaźniki niedoboru witaminy D w Stanach Zjednoczonych (wynoszące około 40%) oznaczają, że może to być korzystne, nawet jeśli nie poprawia objawów wyprysku.
Probiotyki
Probiotyki to żywe bakterie sprzedawane w postaci suplementów i występujące naturalnie w sfermentowanej żywności, takiej jak jogurt, miso i kefir. Pomagają wspierać zdrową florę jelitową i wspomagają trawienie.
Według przeglądu badań opublikowanego wJAMA Pediatria,stosowanie suplementów probiotycznych przez co najmniej osiem tygodni poprawiało wypryski u dzieci w wieku 1 roku i starszych. Suplementy zawierające mieszane szczepy bakterii okazały się skuteczniejsze niż te z jednym szczepem.
Podczas gdy inne badania wykazały niewielki lub żaden wpływ, stosowanie probiotyków nie wydaje się powodować żadnych szkód, a nawet może pomóc złagodzić objawy alergii na mleko (częsty wyzwalacz wyprysku) u niektórych dzieci.
Porozmawiaj z lekarzem przed próbą jakiejkolwiek terapii uzupełniającej, aby upewnić się, że jest ona bezpieczna i nie koliduje z leczeniem ani żadnymi lekami.
Słowo od Verywell
Chociaż wyprysku nie można wyleczyć, można go z powodzeniem kontrolować za pomocą odpowiedniej kombinacji zabiegów. Właściwa pielęgnacja skóry i konsekwentna rutyna nawilżania to duży element planu leczenia. W leczeniu zaostrzeń egzemy można stosować leki, zarówno dostępne bez recepty, jak i na receptę. Wytrwałość i cierpliwość są kluczem do znalezienia odpowiedniego schematu leczenia.









.jpg)



.jpg)