Hemoliza to rozpad czerwonych krwinek. Czerwone krwinki normalnie żyją około 120 dni. Potem umierają i psują się. Czerwone krwinki przenoszą tlen do całego organizmu. Jeśli czerwone krwinki rozpadają się nieprawidłowo, mniej będzie ich przenosić tlen. Niektóre choroby i stany powodują zbyt wczesny rozkład czerwonych krwinek, powodując zmęczenie i inne poważniejsze objawy.
Blend_Images / Getty ImagesRodzaje niedokrwistości hemolitycznej
Istnieje wiele rodzajów niedokrwistości hemolitycznej, a choroba może być dziedziczna (rodzice przekazali Ci gen odpowiadający za chorobę) lub nabyta (nie rodzisz się z tą chorobą, ale rozwija się ją kiedyś w życiu). Poniższe zaburzenia i stany stanowią przykłady różnych rodzajów niedokrwistości hemolitycznej:
- Dziedziczne niedokrwistości hemolityczne: Możesz mieć problemy z hemoglobiną, błoną komórkową lub enzymami, które utrzymują zdrowe czerwone krwinki. Zwykle jest to spowodowane wadliwym genem (genami), które kontrolują produkcję czerwonych krwinek. Podczas przemieszczania się w krwiobiegu nieprawidłowe komórki mogą być kruche i ulegać rozpadowi.
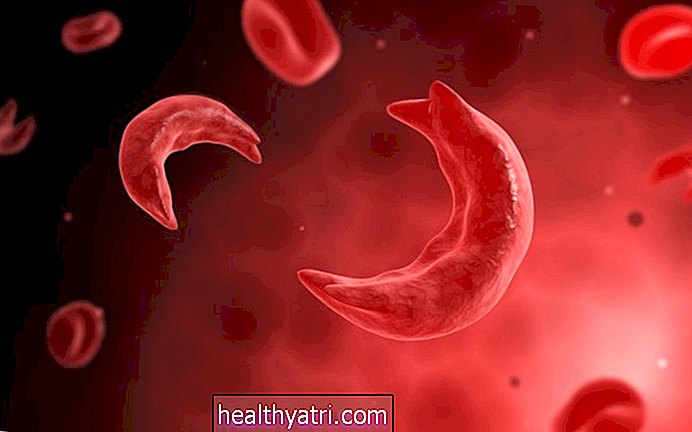
- Anemia sierpowata: poważna choroba dziedziczna, w której organizm wytwarza nieprawidłową hemoglobinę. To powoduje, że czerwone krwinki mają kształt półksiężyca (lub sierpa). Anemia sierpowata zwykle obumiera już po około 10 do 20 dniach, ponieważ szpik kostny nie jest w stanie wytworzyć nowych czerwonych krwinek wystarczająco szybko, aby zastąpić umierające. W Stanach Zjednoczonych anemia sierpowata dotyka głównie Afroamerykanów.
- Talasemie: Są to dziedziczne zaburzenia krwi, w których organizm nie może wytworzyć wystarczającej ilości niektórych rodzajów hemoglobiny, co powoduje, że organizm wytwarza mniej zdrowych czerwonych krwinek niż normalnie.
- Dziedziczna sferocytoza: Kiedy zewnętrzna powłoka czerwonych krwinek (błona powierzchniowa) jest uszkodzona, czerwone krwinki mają nienormalnie krótką żywotność i kształt kuli lub kuli.
- Dziedziczna elliptocytoza (owalocytoza): czerwone krwinki mają również nieprawidłowy owalny kształt, nie są tak elastyczne jak normalne krwinki czerwone i mają krótszą żywotność niż zdrowe krwinki.
- Niedobór dehydrogenazy glukozo-6-fosforanowej (G6PD): Kiedy w czerwonych krwinkach brakuje ważnego enzymu zwanego G6PD, oznacza to niedobór G6PD. Brak enzymu powoduje pękanie i obumieranie czerwonych krwinek, gdy wchodzą w kontakt z pewnymi substancjami w krwiobiegu. U osób z niedoborem G6PD infekcje, silny stres, niektóre pokarmy lub leki mogą powodować niszczenie czerwonych krwinek. Niektóre przykłady takich czynników wyzwalających obejmują leki przeciwmalaryczne, aspirynę, niesteroidowe leki przeciwzapalne (NLPZ), leki sulfonamidowe, naftalen (substancja chemiczna w niektórych kulkach na mole) lub fasolę fava.
- Niedobór kinazy pirogronianowej: gdy organizmowi brakuje enzymu zwanego kinazą pirogronianową, czerwone krwinki mają tendencję do łatwego rozpadu.
- Nabyte niedokrwistości hemolityczne: Kiedy twoja niedokrwistość hemolityczna jest nabyta, twoje czerwone krwinki mogą być normalne, ale jakaś choroba lub inny czynnik powoduje, że twoje ciało niszczy czerwone krwinki w śledzionie lub krwiobiegu.
- Niedokrwistość hemolityczna immunologiczna: W tym stanie układ odpornościowy niszczy zdrowe krwinki czerwone. Trzy główne typy immunologicznej niedokrwistości hemolitycznej to:
- Niedokrwistość hemolityczna autoimmunologiczna (AIHA): Jest to najczęstszy stan niedokrwistości hemolitycznej (AIHA odpowiada za połowę wszystkich przypadków niedokrwistości hemolitycznej). Z jakiegoś nieznanego powodu AIHA powoduje, że układ odpornościowy twojego organizmu wytwarza przeciwciała, które atakują twoje własne zdrowe krwinki czerwone. AIHA może stać się poważna i bardzo szybko wystąpić.
- Niedokrwistość hemolityczna alloimmunologiczna (AHA): AHA występuje, gdy układ odpornościowy atakuje przeszczepioną tkankę, transfuzję krwi lub u niektórych kobiet w ciąży płód. Ponieważ AHA może się zdarzyć, jeśli przetoczona krew jest innej grupy krwi niż twoja, AHA może się również zdarzyć w czasie ciąży, gdy kobieta ma krew Rh-ujemną, a jej dziecko ma krew Rh-dodatnią. Czynnik Rh to białko w krwi czerwonej komórki, a „Rh-ujemne” i „Rh-dodatnie” odnoszą się do tego, czy twoja krew ma czynnik Rh.
- Niedokrwistość hemolityczna wywołana lekami: Kiedy lek powoduje, że układ odpornościowy organizmu atakuje własne czerwone krwinki, możesz cierpieć na niedokrwistość hemolityczną wywołaną lekami. Substancje chemiczne w lekach (takie jak penicylina) mogą przyczepiać się do powierzchni krwinek czerwonych i powodować powstawanie przeciwciał.
- Mechaniczne niedokrwistości hemolityczne: Fizyczne uszkodzenie błon krwinek czerwonych może powodować zniszczenie w szybszym tempie niż normalnie. Uszkodzenie może być spowodowane zmianami w małych naczyniach krwionośnych, wyrobem medycznym używanym podczas operacji na otwartym sercu, wadliwą sztuczną zastawką serca lub wysokim ciśnieniem krwi w ciąży (stan przedrzucawkowy). uszkodzenie krwinek w kończynach (np. przebiegnięcie maratonu)
- Napadowa nocna hemoglobinuria (PNH): Twoje ciało niszczy nieprawidłowe czerwone krwinki (spowodowane brakiem niektórych białek) szybciej niż normalnie w tym stanie. Osoby z PNH są narażone na zwiększone ryzyko zakrzepów krwi w żyłach oraz niskiego poziomu białych krwinek i płytek krwi.
Inne przyczyny uszkodzeń czerwonych krwinek
Niektóre infekcje, chemikalia i substancje mogą również uszkadzać czerwone krwinki, prowadząc do niedokrwistości hemolitycznej. Niektóre przykłady obejmują toksyczne chemikalia, malarię, choroby przenoszone przez kleszcze lub jad węży.
Badania krwi używane do diagnozowania hemolizy
Wizyta u lekarza to pierwszy krok do postawienia diagnozy niedokrwistości hemolitycznej. Oprócz badania fizykalnego i badań krwi lekarz może ocenić historię medyczną i rodzinną. Niektóre badania krwi używane do diagnozowania hemolizy to:
- Pełna morfologia krwi (CBC)
- Liczba krwinek czerwonych (RBC), zwana także liczbą erytrocytów
- Test hemoglobiny (Hgb)
- Hematokryt (HCT)
Programy badań przesiewowych noworodków, zgodnie z wymogami każdego stanu, zazwyczaj poddawane są badaniom przesiewowym (przy użyciu rutynowych badań krwi) pod kątem anemii sierpowatokrwinkowej i niedoboru G6PD u niemowląt. Wczesna diagnoza tych dziedzicznych schorzeń jest niezbędna, aby dzieci mogły uzyskać odpowiednie leczenie.