Raka szyjki macicy można podejrzewać na podstawie wymazu cytologicznego, który jest rutynowym badaniem przesiewowym i zdiagnozowanego na podstawie biopsji szyjki macicy. Według American Cancer Society kobiety w wieku od 25 do 65 lat powinny być poddawane badaniu przesiewowemu za pomocą pierwotnego testu na obecność wirusa HPV lub połączenia testu na obecność wirusa HPV i wymazu Pap co pięć lat lub samego wymazu cytologicznego co trzy lata.
Częstsze badania mogą być zalecane dla osób z grupy wyższego ryzyka lub osób, które w przeszłości miały nieprawidłowe wyniki. Istnieją inne testy, które mogą również wykryć raka szyjki macicy, szczególnie w bardziej zaawansowanych stadiach.
Bardzo dobrze
Samokontrola
Objawy raka szyjki macicy zwykle nie pojawiają się, dopóki rak nie osiągnie dość zaawansowanego stadium. HPV, najczęstsza przyczyna raka szyjki macicy, zwykle nie powoduje objawów - dlatego tak ważne jest regularne przeprowadzanie badań ginekologicznych.
Na co zwrócić uwagę:
Niemniej jednak jest kilka rzeczy, których możesz szukać. Zwrócenie uwagi na to nie pozwoli Ci zdiagnozować raka szyjki macicy. Raczej są to po prostu oznaki, że powinieneś pójść do lekarza:
- Nieprawidłowe krwawienie z macicy
- Brodawki narządów płciowych, które mogą być wypukłe, bezbolesne i zabarwione na skórze (chociaż szczepy HPV odpowiedzialne za brodawki narządów płciowych nie są powiązane z rakiem szyjki macicy)
- Zwiększona częstość oddawania moczu
- Ból miednicy, szczególnie podczas stosunku
- Upławy
Laboratoria i testy
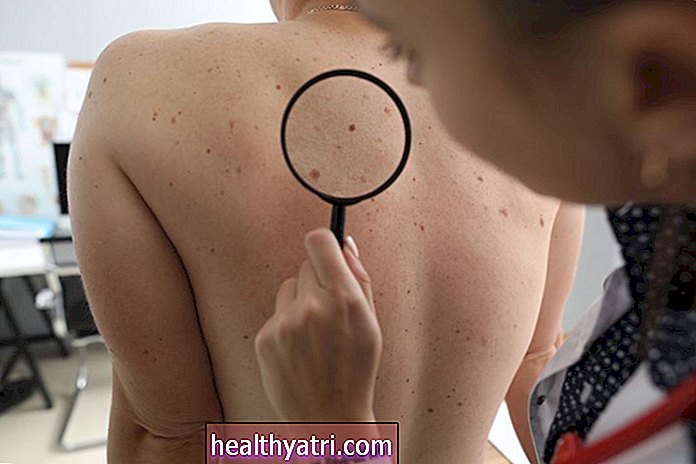
Nieprawidłowe zmiany w szyjce macicy zwykle rozwijają się przez kilka lat. Ponieważ komórki szyjki macicy przechodzą szereg zmian, zanim staną się komórkami rakowymi, możliwe jest badanie przesiewowe pod kątem obecności wirusa HPV lub zmian przedrakowych za pomocą testów diagnostycznych.
Dwie najprostsze metody to:
Cytologia
Wymaz cytologiczny odgrywa kluczową rolę w diagnozowaniu raka szyjki macicy - w ten sposób większość kobiet odkrywa dysplazję lub raka szyjki macicy. Jest to prosty test, który może ujawnić nieprawidłowości szyjki macicy na długo przed postępem w raka.
Wymaz cytologiczny jest zwykle wykonywany w gabinecie lekarskim podczas rutynowych badań ginekologicznych. Podczas wymazu lekarz usuwa niewielką ilość tkanki z szyjki macicy. Odbywa się to poprzez delikatne przetarcie szyjki macicy małym pędzelkiem (jak różdżka do tuszu do rzęs) lub wacikiem.
Pobranie próbki zajmuje tylko kilka sekund. Niektóre kobiety odczuwają po tym łagodne skurcze podobne do skurczów menstruacyjnych, ale zwykle nie ma bólu.
Komórki bada się pod mikroskopem, a nieprawidłowe komórki określa się jako dysplazję szyjki macicy.
Dysplazję szyjki macicy klasyfikuje się w następujący sposób:
- ASCUS (atypowe komórki o nieokreślonym znaczeniu) opisuje wszelkie zmiany, które są lekko nieprawidłowe. Przyczyną może być wszystko, od infekcji po rozwój komórek przedrakowych. ASCUS nie jest wskazaniem do dysplazji szyjki macicy do czasu wykonania dalszych badań potwierdzających.
- AGUS (atypowe komórki gruczołowe o nieokreślonym znaczeniu) odnosi się do nieprawidłowości w komórkach gruczołowych wytwarzających śluz. Chociaż nie jest technicznie sklasyfikowany jako dysplazja szyjki macicy, AGUS może wskazywać na poważny stan. Wyniki AGUS są uważane za rzadkie i występują w mniej niż 1% wszystkich wyników cytologii.
- LGSIL (płaskonabłonkowa zmiana śródnabłonkowa niskiego stopnia) oznacza, że test wykrył łagodną dysplazję, jest to najczęstszy objaw i w większości przypadków ustępuje samoistnie w ciągu dwóch lat.
- HGSIL (płaskonabłonkowa zmiana śródnabłonkowa wysokiego stopnia) to poważniejsza klasyfikacja, która nieleczona może prowadzić do rozwoju raka szyjki macicy.
Jeśli masz nieprawidłowy wymaz cytologiczny, niezwykle ważne jest, abyś postępował zgodnie z zaleceniami lekarza, niezależnie od tego, czy będzie to kolposkopia, biopsja szyjki macicy, czy powtórny wymaz cytologiczny w ciągu roku.
Testy HPV
Test na obecność wirusa HPV to kolejny ważny test, który można wykonać samodzielnie lub w tym samym czasie, co wymaz Pap. Jeśli wykonano tylko rozmaz Pap i jest on nieprawidłowy, często można wykonać test HPV na tej samej próbce.Pobrana próbka jest wysyłana do laboratorium w celu zidentyfikowania wirusa.
Chociaż istnieje ponad 100 szczepów wirusa, nie wszystkie z nich powodują raka. Około 70% przypadków raka szyjki macicy jest wywoływanych przez HPV 16 i HPV 18, a kolejne 20% przypadków raka szyjki macicy jest związanych z zakażeniem HPV 31, 33, 34, 45, 52 i 58. Dodatkowe wirusy HPV, które mają były powiązane z rakiem obejmują HPV 35, 39, 51, 56, 59, 66 i 68.
Procedury
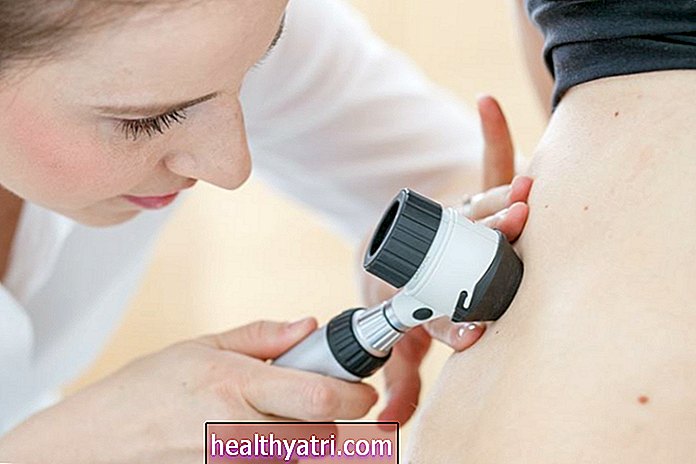
Jeśli wymaz cytologiczny ujawni nieprawidłowości z szyjki macicy, można zaplanować kolposkopię. Kolposkopia to badanie w gabinecie, które umożliwia lekarzowi dokładniejsze obejrzenie szyjki macicy za pomocą kolposkopu, oświetlonego instrumentu powiększającego szyjkę macicy. Podczas egzaminu umieszcza się go poza pochwą. Obrazy widziane z kolposkopu można wyświetlać na ekranie w celu uzyskania bardziej szczegółowego widoku i planowania biopsji.
Lekarz może wykonać biopsję podczas tego badania lub być może oddzielnie od niego, aby próbka tkanki szyjki macicy mogła zostać zbadana przez patologa.
Punch Biopsy
Podczas kolposkopii lekarz może wykonać biopsję szyjki macicy w zależności od tego, co wykryje podczas badania, polegającą na usunięciu niewielkiej ilości tkanki szyjki macicy do zbadania pod mikroskopem.
Najczęściej jest to biopsja punkcyjna, w której lekarz pobiera niewielką próbkę tkanki za pomocą urządzenia podobnego do dziurkacza papierowego. Lekarzowi wystarczy kilka sekund, aby pobrać próbkę tkanki, a dyskomfort przemija. W zależności od wyników kolposkopii można wykonać biopsję kilku obszarów szyjki macicy.
Nieprawidłowe komórki wykryte podczas kolposkopii i biopsji można opisać jako śródnabłonkową neoplazję szyjki macicy (CIN).
Łyżeczkowanie szyjki macicy
Kiretaż szyjki macicy (ECC) to kolejny rodzaj biopsji szyjki macicy, którą można wykonać podczas badania kolposkopowego. Podczas ECC lekarz za pomocą małej szczoteczki usuwa tkankę z kanału szyjki macicy, wąskiego przejścia przez szyjkę macicy. Podobnie jak w przypadku biopsji punkcikowej, tkanka jest następnie badana przez patologa.
ECC może być umiarkowanie bolesne, jak silne skurcze menstruacyjne.
Przed przybyciem na zabieg należy wykonać kilka czynności. Pomiędzy nimi:
- Unikaj przyjmowania aspiryny lub leków rozrzedzających krew przed zabiegiem.
- Nie stosować natrysku ani tamponów przez co najmniej trzy dni przed zabiegiem.
- Unikaj współżycia przez co najmniej trzy dni przed zabiegiem.
Kobiety mogą spodziewać się łagodnych objawów w ciągu kilku dni po zabiegu, w tym miejscowego bólu i skurczów. Dostępny bez recepty lek przeciwbólowy może zwykle pomóc złagodzić część dolegliwości.
Oprócz bólu może wystąpić krwawienie z pochwy lub ciemna wydzielina, dlatego należy nosić podpaskę higieniczną. Będziesz musiał ograniczyć swoje czynności na dzień lub dwa i unikać stosunków seksualnych, tamponów lub douching, dopóki nie zostaniesz w pełni wyleczony.
Biopsja stożkowa
Czasami trzeba wykonać większą biopsję, aby zdiagnozować raka szyjki macicy lub usunąć tkankę, aby nie stała się rakowa. W takich przypadkach można wykonać biopsję stożkową.
Podczas biopsji stożka usuwa się kawałek tkanki w kształcie stożka. Ta procedura jest wykonywana w znieczuleniu ogólnym. Biopsję stożkową stosuje się również w celu usunięcia tkanki przedrakowej z szyjki macicy.
Przez kilka dni po zabiegu może wystąpić ból lub krwawienie. Chociaż nie jest to powszechne, po biopsji stożka niektóre kobiety odczuwają ból menstruacyjny, zmniejszoną płodność lub niekompetentną szyjkę macicy, co może prowadzić do przedwczesnego porodu w przypadku zajścia w ciążę.
Omów te obawy i zagrożenia z lekarzem, ponieważ zakres tych skutków jest powiązany z dokładną lokalizacją i rozmiarem biopsji, a także z tym, jak dobrze się goją.
LEEP
Specyficzny rodzaj biopsji stożkowej zwany pętlową elektrochirurgiczną procedurą wycięcia (LEEP) to procedura wykonywana w znieczuleniu miejscowym w celu usunięcia tkanki z szyjki macicy. LEEP wykorzystuje elektrycznie naładowaną pętlę z drutu do pobrania próbki tkanki. Ta metoda jest częściej stosowana w leczeniu dysplazji szyjki macicy wysokiego stopnia, a nie w diagnozowaniu raka szyjki macicy.
Podobnie jak w przypadku biopsji stożka, kobiety mogą odczuwać ból i krwawienie przez kilka dni po zabiegu LEEP. Może to również skutkować długofalowymi konsekwencjami, takimi jak bóle menstruacyjne, zmniejszona płodność lub niewydolność szyjki macicy.
Gradacja
Po uzyskaniu wyników biopsji można wykluczyć lub zdiagnozować raka szyjki macicy. Jeśli zostanie postawiona diagnoza raka szyjki macicy, następnym krokiem jest określenie stadium raka szyjki macicy. Istnieją cztery stadia raka szyjki macicy, z których każdy przedstawia, jak daleko rozprzestrzenił się zaawansowany rak.
Co to jest rak w stadium 0?
Stadium 0 nie jest oficjalnym stadium raka; jest używany nieformalnie do opisu nieinwazyjnych wyników (rak in situ), opartych na biopsji; każdy etap poza stadium 0 jest uważany za inwazyjny. Odbyło się wiele dyskusji na temat tego, czy jest to naprawdę rak, czy stadium przedrakowe.
Etap I
Guzy w stadium I są na ogół widoczne tylko pod mikroskopem, ale w zaawansowanym stadium I rak można zobaczyć bez mikroskopu. Komórki rakowe zaatakowały szyjkę macicy i komórki nie znajdują się już tylko na powierzchni. Ten etap dzieli się na:
Etap IA: Jest to najwcześniejsze stadium inwazyjnego raka szyjki macicy. Raka nie można jeszcze uwidocznić gołym okiem i można go zidentyfikować tylko pod mikroskopem. Ten etap jest dalej podzielony według rozmiaru na:
- Etap IA1: Obszar inwazji nie ma więcej niż 3 mm głębokości.
- Etap IA2: Obszar inwazji jest większy niż 3 mm, ale nie głębszy niż 5 mm.
Stadium IB: W stadium IB inwazja jest głębsza niż 5 mm, ale nadal ograniczona do szyjki macicy.
- Stadium IB1: Rak jest głębszy niż 5 mm, ale nie większy niż 2 cm.
- Stadium IB2: Rak ma co najmniej 2 cm, ale nie jest większy niż 4 cm.
- Stadium IB3: Rak ma co najmniej 4 cm i ogranicza się do szyjki macicy.
Etap II
Guzy w stadium II rozprzestrzeniły się poza szyjkę macicy.
Stadium IIA: Te nowotwory rozprzestrzeniły się poza szyjkę macicy do górnych dwóch trzecich pochwy, ale nie rozprzestrzeniły się wokół macicy. Jest to dalej podzielone według rozmiaru na:
- Etap IIA1: guz można zobaczyć bez mikroskopu, ale jego rozmiar nie przekracza 4 cm.
- Stadium IIA2: guz można zobaczyć bez mikroskopu, a jego rozmiar przekracza 4 cm.
Stadium IIB: Rak rozprzestrzenił się na tkanki wokół macicy i górnych dwóch trzecich pochwy, ale nie na ścianę miednicy.
Etap III
W III stadium rak szyjki macicy rozprzestrzenił się poza macicę do dolnej jednej trzeciej części pochwy i / lub obejmuje ścianę miednicy. Rak może blokować moczowody (przewody odprowadzające mocz z nerek do pęcherza) i może obejmować pobliskie węzły chłonne lub nie.
- Stadium IIIA: Rak mógł rozprzestrzenić się na dolną trzecią część pochwy, ale nie na ściany miednicy. Nie rozprzestrzenił się na pobliskie węzły chłonne.
- Stadium IIIB: IIIB Rak rozciąga się na ścianę miednicy i / lub powoduje wodonercze lub niewydolność nerek (chyba że wiadomo, że jest spowodowany inną przyczyną).
- Stadium IIIC: Rak obejmuje węzły chłonne miednicy i / lub okołoaortalne (wokół aorty brzusznej), w tym mikroprzerzuty, niezależnie od wielkości i rozległości guza.
- Etap IIIC1: Rak obejmuje przerzuty do węzłów chłonnych miednicy.
- Stadium IIIC2: Rak obejmuje przerzuty okołoaortalne do węzłów chłonnych.
Etap IV
W stadium IV rak rozprzestrzenia się poza sąsiednie obszary do innych obszarów ciała.
- Stadium IVA: Te nowotwory rozprzestrzeniły się tak, że zaatakowały pęcherz lub odbytnicę lub oba (rozprzestrzeniły się na sąsiednie narządy miednicy).
- Stadium IVB: Te nowotwory rozprzestrzeniły się na odległe obszary ciała, na przykład węzły chłonne w odległej części ciała, płuca, wątrobę lub kości.
Bardzo dobrze
Obrazowanie
Rak szyjki macicy, który się rozprzestrzenia, jest uważany za raka z przerzutami. Testy obrazowe mogą pomóc zidentyfikować obszary przerzutów.
Na ogół do oceny stadium stosuje się testy obrazowe. Tak więc, jeśli masz usuniętego nieinwazyjnego raka szyjki macicy i nie ma żadnych oznak ani objawów przerzutów, te testy prawdopodobnie nie są konieczne. Jeśli lekarz podejrzewa miejscowe rozprzestrzenianie się lub odległe przerzuty (z powodu twoich objawów lub pojawienia się guza w badaniu przedmiotowym lub pod mikroskopem), wówczas badania obrazowe zostaną wykorzystane do oceny obszarów ciała, które budzą obawy.
Typowe testy obrazowania
- USG: USG może zbadać szyjkę macicy, pęcherz i cały obszar miednicy, aby określić przyczynę objawów. Może być również używany do oglądania innych obszarów ciała, jeśli istnieje obawa o przerzuty.
- RTG: RTG, takie jak prześwietlenie klatki piersiowej, może zidentyfikować przerzutowego raka szyjki macicy, który rozprzestrzenił się na przykład do płuc lub żeber. W rzadkich przypadkach nieprawidłowości widoczne na rutynowym zdjęciu rentgenowskim mogą być pierwszym objawem przerzutowego raka szyjki macicy.
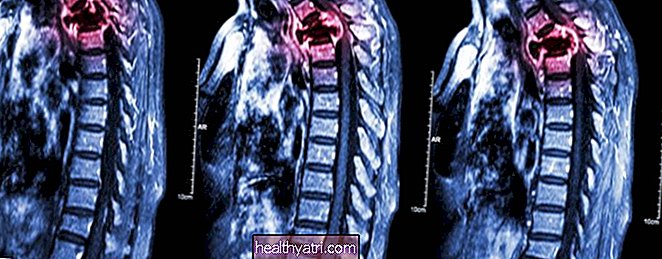
- MRI: Skan MRI można wykorzystać do wizualizacji obszaru szyjki macicy i miednicy. MRI jest szczególnie przydatne do oceny kręgosłupa i rdzenia kręgowego, gdzie może rozprzestrzeniać się rak szyjki macicy w późnym stadium.
- Tomografia komputerowa: tomografia komputerowa, podobnie jak rezonans magnetyczny, może uwidocznić obszar szyjki macicy i miednicy, a także inne obszary ciała, w których rak szyjki macicy mógł spowodować przerzuty.
- Skan PET: Skan PET to test funkcjonalny, który pokazuje obszary, w których występuje aktywny wzrost guza. Jest to szczególnie pomocne przy ocenie węzłów chłonnych, płuc i wątroby.
Diagnozy różnicowe
Istnieje kilka innych schorzeń, które początkowo mogą wyglądać podobnie do raka szyjki macicy lub infekcji HPV.Twój lekarz może je początkowo podejrzewać, ale testy szybko wykluczą ich wejście lub wyłączenie.
- Rak endometrium: Rak endometrium to rak macicy. Szyjka macicy to przejście między pochwą a macicą, więc czasami te dwie choroby mogą wyglądać podobnie, jeśli jedna z nich rozprzestrzeniła się w inne miejsce. Ogólnie rzecz biorąc, biopsja jest dobrą metodą rozróżnienia między nimi.
- Rak pochwy: Rak pochwy nie występuje często, ale ponieważ pochwa jest tak blisko przylegająca do szyjki macicy, stany mogą wyglądać podobnie. Jednak tak jak w przypadku raka endometrium, biopsja może rozróżnić te typy raka.