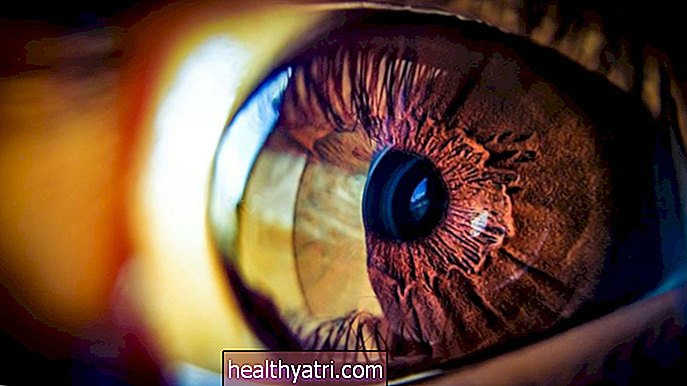
Scleromalacia perforans jest rzadką, ale poważną postacią zapalenia twardówki, choroby zapalnej, która atakuje białą zewnętrzną powłokę oka, zwaną twardówką. Skleromalacia perforans, znana również jako martwicze zapalenie twardówki bez zapalenia, przebiega na ogół bezobjawowo (bez objawów), ale może powodować bezbolesne podrażnienie i zaczerwienienie oczu. Jednak z biegiem czasu perforans twardziny może powodować nieprawidłowy wzrost ciśnienia wewnętrznego oka, prowadząc do zaburzeń widzenia, aw bardzo rzadkich przypadkach do samoistnego pęknięcia oka.
Creative RF / Getty ImagesScleromalacia perforans występuje najczęściej u osób starszych z długotrwałymi chorobami autoimmunologicznymi, takimi jak reumatoidalne zapalenie stawów. Wczesne wykrycie skleromalacji perforans można leczyć lekami immunosupresyjnymi i przeciwzapalnymi, chociaż odpowiedź na leczenie jest w najlepszym przypadku zmienna.
Objawy
U większości ludzi skleromalacja perforans przebiega całkowicie bezobjawowo i można ją rozpoznać jedynie po pojawieniu się żółtawych lub szarzących plam lub guzków na twardówce (zwykle w obu oczach).Osoby z tą chorobą często skarżą się na zaczerwienienie, suchość i podrażnienie oczu, ale poza tym nie doświadczają utraty wzroku.
Jednak w miarę postępu choroby guzki mogą powodować śmierć leżących u ich podstaw tkanek, stan określany jako martwica twardówki. Z czasem tkanki twardówki zaczną się rozdzielać i złuszczać, pozostawiając odsłoniętą warstwę naczyniową oka (zwaną tkanką błony naczyniowej oka).
Kiedy to nastąpi, scleromalacia perforans może objawiać się kaskadą problemów z oczami, w tym:
- Astygmatyzm (zmiany w kształcie oka)
- Staphyloma (wybrzuszenie w słabym punkcie gałki ocznej)
- Zapalenie przedniego odcinka błony naczyniowej oka (zapalenie środkowej warstwy oka, zwane błony naczyniowej oka)
- Zaćma (zmętnienie oka)
- Jaskra (podwyższone ciśnienie wewnętrzne oka)
Niektóre z tych powikłań, takie jak zaćma i jaskra, występują w wyniku długotrwałego stosowania kortykosteroidów u osób z chorobami autoimmunologicznymi.
Około 60% osób z perforacją skleromalacji doświadczy pewnego stopnia utraty wzroku.
W niezwykle rzadkich przypadkach ścieńczenie warstw oka może spowodować samoistne pęknięcie gałki ocznej, określane jako ogólna perforacja. Chociaż jest to najczęściej obserwowane u osób z ciężką jaskrą, może również bardzo rzadko wystąpić z niewielkim urazem z powodu wrażliwości cienkich tkanek oka.
Jeśli nie będzie odpowiednio leczona, globalna perforacja u osób ze skleromalacją perforans może nie tylko spowodować ślepotę, ale także utratę samego oka.
Przyczyny
Scleromalacia perforans występuje najczęściej u starszych kobiet z długotrwałym reumatoidalnym zapaleniem stawów (autoimmunologiczna postać zapalenia stawów). Inne stany autoimmunologiczne ściśle związane z chorobą obejmują zesztywniające zapalenie stawów kręgosłupa, toczeń, dnę i ziarniniakowatość z zapaleniem naczyń.
Przyczyna skleromalacji jest nadal nieznana, ale przypuszcza się, że jest wynikiem stopniowej akumulacji kompleksów immunologicznych w oku. Kompleksy immunologiczne to nieprawidłowe skupiska cząsteczek spowodowane wiązaniem przeciwciał autoimmunologicznych z antygenami w tkankach (w tym przypadku tkankach twardówki).
Nagromadzenie kompleksów immunologicznych może powodować zmiany strukturalne w twardówce, jak również stopniową niedrożność drobnych naczyń krwionośnych w leżącej poniżej naczyniówce. To trwała niedrożność tych naczyń powoduje śmierć tkanki.
Chociaż scleromalacia perforans jest w dużej mierze uważana za chorobę osób starszych, powolny postęp choroby w połączeniu z brakiem zauważalnych objawów sugeruje, że może się ona rozpocząć na długo przed 50 rokiem życia.
Rzadziej skleromalacja perforans jest powiązana z infekcjami i stanami, które bezpośrednio uszkadzają twardówkę, w tym półpasiec oczny, kiła oczna i choroba przeszczep przeciwko gospodarzowi (GvHD).
Diagnoza
Scleromalacia perforans jest najczęściej dostrzegana przez członka rodziny, patrząc na siebie w lustrze lub podczas rutynowego badania wzroku. Żółtawe lub szarawe plamy mogą czasami ustąpić miejsca niebieskawo-czarnemu wybrzuszeniu, gdy złuszczanie się (złuszczanie) tkanek twardówki ujawnia leżącą pod nią warstwę naczyniówkową.
Scleromalacia perforans może być zdiagnozowana przez okulistę za pomocą połączenia fizycznego badania oka i lampy szczelinowej (mikroskopu, który wizualizuje wnętrze oka wiązką światła o dużej intensywności). Lampa szczelinowa zwykle ujawnia zmniejszenie liczby i rozmiaru naczyń krwionośnych w tylnej części oka, nadając tkankom niemal porcelanowo-biały wygląd.
W większości przypadków perforans skleromalacji można rozpoznać na podstawie samych objawów klinicznych, zwłaszcza jeśli występuje od dawna choroba autoimmunologiczna.
Testy laboratoryjne
Jeśli przyczyna jest niepewna, można wykonać badania krwi, aby wykluczyć inne możliwe przyczyny. Obejmują one liczbę białych krwinek, oznaczanie białka C-reaktywnego i szybkość sedymentacji erytrocytów (OB). Podwyższony poziom któregokolwiek z nich sugeruje, że w grę wchodzi infekcja lub proces zapalny, z których żaden nie jest nieodłącznie związany z perforacją twardziny.
Z drugiej strony, jeśli osoba z objawami skleromalacji perforans nie ma historii choroby autoimmunologicznej, należy wykonać badanie przesiewowe na obecność autoprzeciwciał w surowicy w celu ustalenia, czy występuje niezdiagnozowana choroba autoimmunologiczna.
Nie ma badań krwi, które mogłyby zdiagnozować perforans skleromalacji.
Badania obrazowe
Czasami można zlecić tomografię komputerową (CT), jeśli badanie wzroku nie dostarczy wystarczających dowodów na chorobę. Skan zwykle ujawnia obszary zwapnień (złogi wapnia), w których tkanki twardówki zostały złuszczone i przerzedzone.
Angiografia fluoresceinowa, technika stosowana do mapowania naczyń krwionośnych za pomocą wstrzykniętego barwnika fluorescencyjnego, może pomóc w ustaleniu, czy występuje trwała niedrożność naczyń, czy też stan jest tylko tymczasowy.
Leczenie
Leczenie scleromalacia perforans może być trudne, zwłaszcza że zwykle rozpoznaje się ją tylko wtedy, gdy choroba jest zaawansowana i już wystąpiło nieodwracalne uszkodzenie oczu. Mimo to niektóre terapie mogą spowolnić lub zatrzymać postęp choroby.
Powszechnie stosowane zabiegi i procedury obejmują:
- Niesteroidowe leki przeciwzapalne (NLPZ): Chociaż skleromalacja perforans jest niezapalna, wiele przyczyn i powikłań choroby ma charakter zapalny. NLPZ, takie jak Advil (ibuprofen), Ocufen (flurbiprofen) i Tivorbex (indometacyna) należą do powszechnie stosowanych opcji leków.
- Immunomodulatory: Ponieważ skleromalacia perforans jest w dużej mierze napędzana przez autoimmunizację, immunomodulatory mogą być stosowane do osłabiania odpowiedzi autoimmunologicznej i zapobiegania postępowi choroby. Dostępne opcje obejmują Cytoxan (cyklofosfamid), metotreksat, Imuran (azatiopryna) i CellCept (mykofenolan mofetylu), a także leki biologiczne, takie jak Enbrel (etanercept), Remicade (infliksymab), Rituxan (rytuksymab) i Kineret (anakinra).
- Środki miejscowe: Scleromalacia perforans charakteryzuje się suchością oczu, zaczerwienieniem i podrażnieniem i ogólnie przynosi korzyści ze stosowania nawilżających kropli do oczu. Niektórzy lekarze przepisują krople do oczu wersenian sodu, aby zapobiec pogorszeniu się kolagenu w twardówce i powolnemu zrzucaniu (chociaż rzeczywiste korzyści z leczenia pozostają nieznane). To samo dotyczy miejscowej cyklosporyny A.
- Operacja przeszczepu twardówki: W rzadkich przypadkach, gdy występuje ogólna perforacja, można wykonać operację w celu załatania pękniętego obszaru tkankami twardówki od dawcy przeszczepu. Należy rozważyć korzyści płynące z operacji i możliwe konsekwencje, biorąc pod uwagę zwiększone ryzyko dalszej martwicy i przerzedzenia.
Rokowanie
Podobnie jak w przypadku leczenia perforans skleromalacji, rokowanie w tej chorobie może być bardzo różne, zależne od wszystkiego, od wieku i ogólnego stanu zdrowia osoby, po wiele czynników ryzyka, które wpływają na astygmatyzm, zaćmę, jaskrę i inne choroby oczu. Większość osób z powikłaniami w późniejszym stadium będzie doświadczać stopniowego pogorszenia widzenia z powodu astygmatyzmu.
Prawdopodobnie większym problemem jest choroba autoimmunologiczna będąca przyczyną choroby. Często progresja skleromalacji perforans jest sygnałem, że choroba podstawowa również postępuje.
Jednym z takich przykładów jest reumatoidalne zapalenie stawów, w którym nagromadzenie kompleksów immunologicznych w całym organizmie może prowadzić do reumatoidalnego zapalenia naczyń (zapalenie i zwężenie naczyń krwionośnych). Objawowe perforans skleromalacji często poprzedza reumatoidalne zapalenie naczyń i może służyć jako sygnał ostrzegawczy w przypadku ciężkiej choroby.
Bez leczenia immunomodulatorami od 36% do 45% osób z zapaleniem twardówki i reumatoidalnym zapaleniem stawów umrze w ciągu trzech lat (w porównaniu do zaledwie 18% osób tylko z reumatoidalnym zapaleniem stawów). Przyczyną śmierci jest zwykle zapalenie naczyń wspólne dla obu schorzeń.
Słowo od Verywell
Scleromalacia perforans jest rzadkim, ale poważnym schorzeniem, szczególnie u osób starszych, które są już narażone na zwiększone ryzyko utraty wzroku. Podobnie jak w przypadku większości chorób, wczesne wykrycie skleromalacji perforans wiąże się z lepszymi wynikami.
W związku z tym nigdy nie należy ignorować przebarwień białek oczu ani uważać ich za „normalną część starzenia się”. Poproś ich okulistę (a nie optyka lub optometrystę), nawet jeśli nie masz żadnych czynników ryzyka choroby, takich jak starszy wiek, płeć żeńska lub choroba autoimmunologiczna.




.jpg)









-and-hiv.jpg)