Podtypy ostrej białaczki szpikowej (lub szpikowej) (AML) stają się coraz lepiej poznane, a nowe kierunki badań są badane. AML różni się znacznie w zależności od osoby, a rokowanie jest często złe. To sprawia, że badania, które mogą pomóc poprawić wskaźniki przeżywalności, mają kluczowe znaczenie.
Nowe postępy w ciągu ostatnich kilku lat poprawiają diagnostykę, leczenie i wskaźniki przeżycia, z których wszystkie dają bardziej obiecujące perspektywy.
AML to rak krwi i szpiku kostnego (gąbczaste wnętrze kości, w którym wytwarzane są komórki krwi). Jest „ostry”, ponieważ postępuje szybko. „Mieloidalny” oznacza, że obejmuje komórki szpikowe, które rozwijają się w różne rodzaje krwinek (np. Krwinki czerwone i białe, płytki krwi).
Albina Gavrilovic / Getty Images
Objawy AML obejmują:
- Gorączka
- Ból kości
- Letarg i zmęczenie
- Częste infekcje
- Łatwe siniaczenie
- Nietypowe krwawienie
Podtypy a inscenizacja
Kiedy większość raków jest diagnozowana, są one „inscenizowane”. Etap pokazuje, jak zaawansowany jest rak, określa twoje rokowanie i może kierować decyzjami dotyczącymi leczenia.
AML nie jest wystawiana. Zamiast tego, twoja perspektywa i leczenie zależą od twojego podtypu, który jest określany przez testy laboratoryjne.
Większość podtypów AML jest częściowo definiowana przez to, jak rozwinięte i nieprawidłowe komórki nowotworowe wyglądają pod mikroskopem podczas pierwszego rozpoznania choroby. Ponadto klasyfikacja AML jest obecnie uzupełniana nowymi odkryciami dotyczącymi zmian genetycznych lub mutacji, które są z nią związane.
Obecnie w użyciu są dwa systemy klasyfikacji AML:
- Klasyfikacja francusko-amerykańsko-brytyjska (FAB)
- Klasyfikacja Światowej Organizacji Zdrowia (WHO)
Dalsza klasyfikacja według złożonych podtypów genetycznych ewoluuje dzięki przełomowym badaniom opublikowanym w 2016 roku.
Dlaczego podtyp ma znaczenie
Znajomość składu genetycznego białaczki może pomóc lekarzowi przewidzieć, czy obecne metody leczenia będą skuteczne. Doprowadziło to już do bardziej rozbudowanych testów genetycznych w czasie rutynowej diagnozy.
Zrozumienie podtypów może również pomóc naukowcom w projektowaniu nowych badań klinicznych w celu opracowania najlepszych metod leczenia dla każdego typu AML.
Klasyfikacja podtypów AML
System klasyfikacji FAB istnieje od lat 70. XX wieku, ale w ostatnich latach proces tworzenia podtypów zmienił się kilka razy. System klasyfikacji WHO stał się standardem w 2008 roku, grupując ludzi na podstawie zmian genetycznych, które leżą u podstaw ich raka (zwanych „mutacjami kierowcy”).
Następnie, w 2016 roku, kluczowe badania pojawiły się wNew England Journal of Medicine (NEJM)to posunęło się jeszcze dalej.
Badanie to wykazało, że klasyfikacje molekularne WHO nie działają dobrze w przypadku prawie połowy przypadków AML - 48% uczestników badania nie mogło zostać sklasyfikowanych na podstawie grup molekularnych WHO, mimo że 96% z nich miało mutacje powodujące mutację.
Badacze rozpoczęli teraz ponowną ocenę klasyfikacji genomowej AML od samego początku, w oparciu o:
- Odkrycie wielu nowych genów białaczki
- Odkrycie wielu mutacji kierowcy na pacjenta
- Złożone wzorce mutacji
Klasyfikacja FAB AML
Ponad 40 lat temu grupa francuskich, amerykańskich i brytyjskich ekspertów od białaczki podzieliła AML na podtypy od M0 do M7 w oparciu o typ komórki, z której rozwija się białaczka, oraz stopień dojrzałości tych komórek.
- Wszystkie M0 do M5 mają swój początek w niedojrzałych formach białych krwinek.
- M6 zaczyna się w bardzo niedojrzałych formach czerwonych krwinek.
- M7 zaczyna się w niedojrzałych formach komórek wytwarzających płytki krwi.
Klasyfikacja WHO AML
System klasyfikacji FAB jest nadal powszechnie stosowany do grupowania AML w podtypy; jednak nastąpił postęp wiedzy w odniesieniu do czynników, które wpływają na rokowanie i prognozy dla różnych typów AML.
Niektóre z tych postępów znalazły odzwierciedlenie w systemie Światowej Organizacji Zdrowia (WHO) z 2008 r., Który dzieli AML na kilka grup:
- AML ze zmianami związanymi z mielodysplazją
- AML związana z wcześniejszą chemioterapią lub radioterapią
- Mięsak szpikowy (znany również jako mięsak granulocytarny lub chloroma)
- Proliferacje szpiku związane z zespołem Downa
- AML z translokacjami i inwersjami chromosomów
- AML nie określono inaczej
- Ostre białaczki niezróżnicowane i bifenotypowe
Grupy 5, 6 i 7 są dalej podzielone.
AML z translokacjami i inwersjami chromosomów
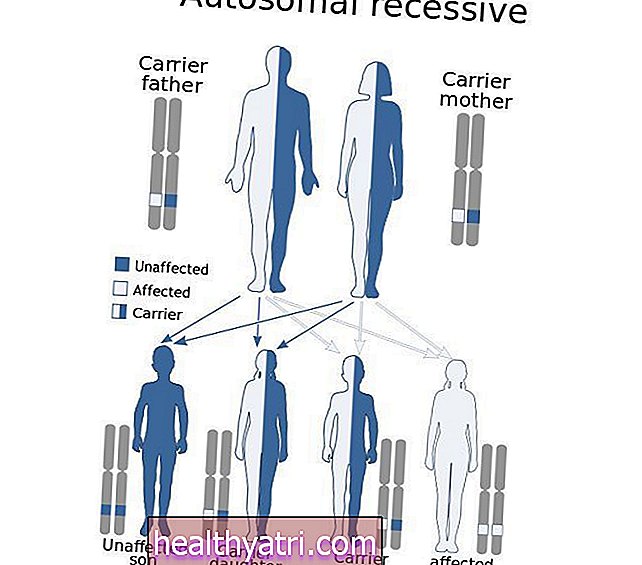
W translokacji chromosomów część materiału genetycznego odrywa się od swojego pierwotnego położenia i ponownie przyłącza się do innego chromosomu. W inwersjach segment wychodzi, odwraca się do góry nogami i ponownie łączy się z oryginalnym chromosomem.
Co najmniej siedem typów AML obejmuje translokacje, inwersje lub podobne nieprawidłowości genetyczne.
AML nie określono inaczej
Przypadki AML, które nie należą do żadnej z powyższych grup, są klasyfikowane podobnie do systemu FAB.
Ostre białaczki niezróżnicowane i bifenotypowe
Są to białaczki, które mają cechy zarówno limfocytarne, jak i szpikowe. Czasami nazywa się je:
- Ostra białaczka limfocytowa (ALL) z markerami szpikowymi
- AML z markerami limfoidalnymi
- Mieszane ostre białaczki
Nowe klasyfikacje: badanie NEJM
Badanie z 2016 r., Które wywołało ostatnią zmianę, obejmowało 1540 osób z AML. Naukowcy przeanalizowali 111 genów, o których wiadomo, że powodują białaczkę, aby zidentyfikować „motywy genetyczne” stojące za rozwojem choroby.
Okazało się, że uczestników można podzielić na co najmniej 11 głównych grup, każda z różnymi grupami zmian genetycznych oraz z różnymi cechami i cechami choroby.
Według badań większość ludzi miała unikalną kombinację zmian genetycznych powodujących białaczkę, co może pomóc wyjaśnić, dlaczego wskaźniki przeżycia AML są bardzo zróżnicowane. W związku z tym naukowcy pracowali nad opracowaniem nowego systemu klasyfikacji AML, wykorzystując te pojawiające się informacje.
Doszli do wniosku, że istnieją trzy podgrupy, które nie zostały uwzględnione w systemie klasyfikacji WHO. Nazywają się:
- Spliceosom chromatyny
- TP53-aneuploidia
- IDH2R172
Wykorzystanie zaproponowanego systemu do klasyfikacji 1540 uczestników badania:
- 1236 osób z mutacjami kierowcy można było zaklasyfikować do jednej podgrupy
- 56 pacjentów spełniło kryteria dwóch lub więcej podgrup
- 166 osób z mutacjami kierowcy pozostało niesklasyfikowanych
Autorzy zalecili, aby w perspektywie krótkoterminowej pięć konkretnych typów genetycznych (zwanych TP53, SRSF2, ASXL1, DNMT3A i IDH2) zostało uwzględnionych w wytycznych prognostycznych, ponieważ są one powszechne i silnie wpływają na wyniki.
Prognostyka a diagnostyka
Badacze z NEJM wezwali do dwóch oddzielnych systemów klasyfikacji:
- Jeden do diagnozowania ludzi
- Jeden do przewidywania wyników (rokowanie)
Mówią, że system diagnostyczny powinien opierać się na stałych właściwościach, podczas gdy system prognostyczny powinien się regularnie zmieniać w oparciu o dostępne metody leczenia.
Nowsze badania
Opierając się głównie na badaniu NEJM, inni naukowcy zbadali pewne profile genetyczne AML. Według badań opublikowanych w 2020 roku, niektórzy badacze zidentyfikowali:
- Potencjalne nowe wczesne metody diagnostyczne dla niektórych podtypów
- Potencjalne nowe sposoby identyfikacji osób, które mogą być lekooporne
- Potencjalne nowe kombinacje metod leczenia przypadków lekoopornych
W jednym z badań zidentyfikowano nowy lek, który według naukowców jest skuteczny przeciwko lekoopornym podtypom AML, a po zastosowaniu „będzie miał natychmiastowy wpływ kliniczny”.
Diagnozowanie podtypów AML
Lekarze mają wiele narzędzi do diagnozowania AML i określania Twojego podtypu. Diagnoza zaczyna się od fizycznego egzaminu. Podczas egzaminu będą szukać znaków takich jak:
- Rozległe siniaki
- Krwawienie
- Zakażenie
- Nieprawidłowości w oczach, ustach, wątrobie, śledzionie lub węzłach chłonnych
Aby potwierdzić podejrzenie rozpoznania AML, mogą zamówić dowolną kombinację następujących testów:
- Pełna morfologia krwi (CBC)
- Aspiracja szpiku kostnego
- Biopsja szpiku kostnego
- Nakłucie lędźwiowe
- Badania obrazowe (np. RTG, tomografia komputerowa, rezonans magnetyczny)
- Cytogenetyka
Cytogenetyka i testy molekularne są szczególnie ważne dla określenia twojego podtypu. Obejmuje badanie materiału genetycznego komórki pod mikroskopem w celu wykrycia nieprawidłowości genetycznych, takich jak translokacje i inwersje.
Diagnozowanie białaczkiPodtypy i leczenie AML
W ciągu ostatnich kilku lat Agencja ds. Żywności i Leków zatwierdziła wiele nowych leków przeciw AML; jednak te wszystkie były w fazie rozwoju na długo przed opublikowaniem badań z 2016 roku.
Obecnie, w dużej mierze w oparciu o te badania, badanych jest obecnie wiele potencjalnych metod leczenia AML w oparciu o określone podtypy genetyczne.
Proces badawczy rozpoczął się od kilku leków eksperymentalnych, które są ukierunkowane na określone mutacje genetyczne, a naukowcy przyglądają się również nowym typom leków stosowanych w chemioterapii, połączeniom leków i przeciwciał oraz leków zwanych inhibitorami kinaz.
Niektóre z tych leków są już dostępne na rynku w przypadku innych schorzeń, podczas gdy inne dają obiecujące wyniki w badaniach. Na przykład:
- Potencjalne metody leczenia mutacji AML zwanej TET2 mogą obejmować leki zwane inhibitorami PARP lub HMA w połączeniu z witaminą C.
- Grupa enzymów zwana KAT może pomóc w leczeniu AML z mutacjami w genach zwanych EP300 i CBP.
- Leki zwane aktywatorami p300 są badane na modelach zwierzęcych AML.
Bada się kilka innych podtypów genetycznych AML, aby naukowcy mogli dowiedzieć się, jakie leki mogą być na nie skierowane.
Opcje leczenia białaczkiSłowo od Verywell
Ostra białaczka szpikowa zawsze była zniechęcającą diagnozą o złych perspektywach.
Jednak wraz z nowymi dostępnymi lekami, coraz więcej w drodze i ciągłymi nowymi odkryciami dotyczącymi podtypów genetycznych, rokowanie poprawia się i prawdopodobnie nadal będzie tak postępować.



.jpg)