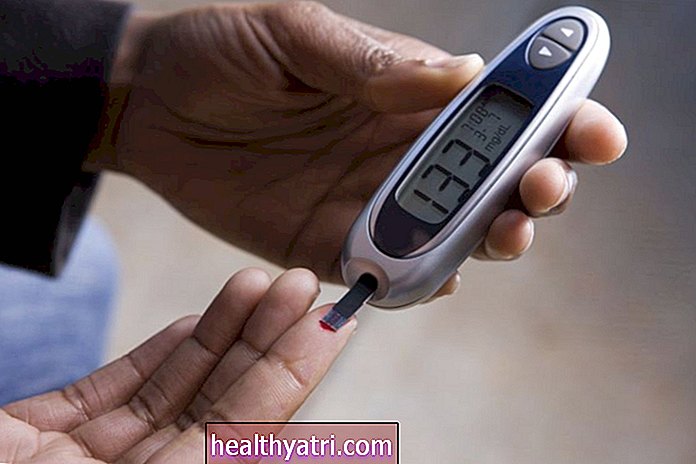
Insulina szybko działająca, zwana także insuliną szybko działającą, jest rodzajem insuliny syntetycznej (wytworzonej przez człowieka). Jako taki jest lekiem do wstrzykiwań przepisywanym osobom chorym na cukrzycę, aby pomóc kontrolować poziom glukozy we krwi (cukru we krwi). Jest szybko wchłaniany do krwiobiegu - zazwyczaj w ciągu kilku minut - naśladując działanie insuliny w bolusie, gwałtownego wzrostu poziomu insuliny uwalnianej przez trzustkę w odpowiedzi na spożycie pokarmu. Z tego powodu jest wstrzykiwany tuż przed posiłkami i przekąskami. Odpowiednikiem insuliny w bolusie jest insulina podstawowa, która jest wypompowywana w sposób ciągły przez trzustkę, aby utrzymać stały poziom glukozy. Szybko działającą insulinę podaje się za pomocą igły i strzykawki, fabrycznie napełnionego wstrzykiwacza lub pompy insulinowej. Istnieje również wersja szybko działającej insuliny, którą można wdychać.
Tuomas Marttila / Getty Images
Używa
Szybko działająca insulina jest przepisywana osobom z cukrzycą typu 1, chorobą autoimmunologiczną, które muszą przyjmować insulinę, ponieważ ich trzustka jej nie produkuje. naśladować gwałtowny wzrost dawki insuliny w bolusie, którą zdrowa trzustka uwalnia w odpowiedzi na wzrost poziomu glukozy we krwi wywołany spożyciem pożywienia lub napojów.
Odpowiednikiem insuliny w bolusie jest insulina podstawowa, która jest wypompowywana w sposób ciągły przez trzustkę, aby przez cały czas utrzymywać stały poziom insuliny we krwi.
Szybko działająca insulina jest również używana do obniżenia zbyt wysokiego poziomu glukozy we krwi do normalnego poziomu.
Niektóre osoby z cukrzycą typu 2 mogą wymagać uzupełniającej insuliny, jeśli nie są w stanie kontrolować poziomu glukozy (cukru) we krwi za pomocą diety, ćwiczeń i leków, chociaż zazwyczaj potrzebują tylko insuliny podstawowej.
Rodzaje
Istnieją cztery preparaty szybko działającej insuliny zatwierdzone przez Food and Drug Administration do leczenia cukrzycy, każdy dostępny pod różnymi nazwami handlowymi i jako leki generyczne. Różnią się nieco tym, jak szybko są wchłaniane przez organizm, kiedy zaczynają działać i jak długo trwają.
Przed podjęciem
Insulina jest przepisywana natychmiast po zdiagnozowaniu cukrzycy typu 1 (zwykle w dzieciństwie, w wieku nastoletnim lub w młodym wieku dorosłym).
Jednak dla osoby z cukrzycą typu 2 insulina zazwyczaj nie jest lekiem pierwszego rzutu. Zostanie przepisany tylko wtedy, gdy inne metody radzenia sobie z chorobą (dieta, ćwiczenia i / lub leki) nie są skuteczne w kontrolowaniu poziomu cukru we krwi lub jeśli dana osoba ma objawy.
Środki ostrożności i przeciwwskazania
Chociaż suplementacja insuliny jest konieczna i ratuje życie u osób z cukrzycą typu 1, istnieją pewne okoliczności, w których należy zachować ostrożność podczas jej stosowania, między innymi:
- Masz alergię na insulinę lub jakiekolwiek składniki produktów insulinowych. Będzie to miało wpływ na rodzaj lub szybko działającą insulinę przepisaną przez lekarza.
- Pojawia się hipoglikemia (niski poziom cukru we krwi).
- Masz zaburzenie czynności wątroby lub nerek, w takim przypadku lekarz będzie chciał regularnie monitorować czynność wątroby i nerek, gdy jesteś na insulinie.
- Pijesz alkohol, ponieważ alkohol może powodować obniżenie poziomu glukozy we krwi. Zapytaj lekarza, czy picie jest bezpieczne, jeśli zażywasz insulinę.
- Planujesz podróżować w różnych strefach czasowych, ponieważ może to wpłynąć na poziom cukru we krwi.
- Zachorujesz, zestresujesz się lub zmienisz dietę - wszystko to może wpłynąć na poziom glukozy we krwi.
Insulina wziewna (Afrezza) nie jest bezpieczna dla osób z niewydolnością płuc, takich jak osoby z przewlekłą obturacyjną chorobą płuc (POChP) lub astmą, a także dla palaczy.
Dawkowanie
Według Amerykańskiego Towarzystwa Dietetycznego standardowa (i najczęściej stosowana) moc insuliny to 100 jednostek insuliny na mililitr płynu (wyrażona jako U-100). Dla osób, które są wyjątkowo odporne na insulinę, dostępna jest również insulina uzupełniająca o mocy U-500.
Lekarz określi dawkę insuliny na podstawie masy ciała, potrzeb żywieniowych, wrażliwości na insulinę i innych czynników indywidualnych. Istnieją jednak pewne ogólne zasady obliczania ilości szybko działającej insuliny, którą należy przyjąć. w dwóch szczególnych okolicznościach:
- Z posiłkami: Dawkowanie szybko działającej insuliny przyjmowanej z posiłkiem zazwyczaj opiera się na stosunku insuliny do węglowodanów w tym posiłku - najczęściej jest to jedna jednostka insuliny na 12 do 15 gramów węglowodanów.
- Obniżenie zbyt wysokiego poziomu glukozy: Na ogół jedna jednostka szybko działającej insuliny jest potrzebna, aby obniżyć poziom cukru we krwi o 50 mg / dl.
Jak wziąć i przechowywać
Insulinę można pobrać za pomocą igły i strzykawki, wstrzykiwacza (który może być fabrycznie napełniony lub zawiera wkład z insuliną, który jest do niego włożony) lub pompy insulinowej (urządzenie zakładane na ciało w celu uwolnienia stałej dawki) bazowej insuliny, ale w razie potrzeby może również dostarczać indywidualny bolus).
Twój opiekun pokaże Ci, jak podawać insulinę wybraną metodą. Może się okazać, że łatwiejsze będzie korzystanie z pióra niż strzykawki i igły. W przypadku każdej metody ważne jest, aby zmieniać miejsce każdego wstrzyknięcia. Nigdy nie udostępniaj nikomu igieł ani długopisów.
Jak wykonać wstrzyknięcie insulinyPrzeczytaj instrukcje dotyczące przechowywania insuliny i ściśle ich przestrzegaj. Większość insuliny należy przechowywać w lodówce (ale nigdy w zamrażarce) do momentu użycia. Po otwarciu fiolki lub wstrzykiwacza można go przechowywać w temperaturze pokojowej. Insulinę znajdującą się w pompie wystawionej na działanie temperatur powyżej 98,6 stopni należy wyrzucić. Jeśli insulina nie zostanie zużyta w ciągu 28 dni, należy ją wyrzucić.
Przed użyciem zbadaj każdą fiolkę z insuliną. Powinien być przejrzysty i bezbarwny; jeśli nie jest lub widzisz, że coś się w nim unosi, nie używaj go.
Insulinę należy przechowywać w miejscu niewidocznym i niedostępnym dla dzieci i zwierząt. Dowiedz się, jakie są zasady utylizacji zużytych igieł i strzykawek w Twoim mieście.
Skutki uboczne
Szybko działająca insulina jest bezpieczna dla większości ludzi. Istnieje jednak kilka typowych skutków ubocznych, a także kilka potencjalnie poważnych. Głównymi poważnymi skutkami ubocznymi są ekstremalne wahania poziomu glukozy we krwi.
Podczas przyjmowania insuliny upewnij się, że znasz objawy zarówno hiperglikemii (wysokiego poziomu glukozy we krwi), jak i hipoglikemii i przedyskutuj z lekarzem, co należy zrobić w obu przypadkach.
Wspólny
Większość ludzi przybiera na wadze jako skutek uboczny insulinoterapii. Zaparcia nie są rzadkością.
Mogą wystąpić reakcje skórne w miejscu wstrzyknięcia, takie jak świąd, wysypka i obrzęk. możliwe jest również gromadzenie się tłuszczu pod skórą, powodując jej gęstość lub odwrotnie, rozkład tłuszczu, pozostawiając zagłębienia w skórze.
Wdychanie leku Afrezza może powodować kaszel i ból gardła.
Ciężki: Silny
Ryzyko niewydolności serca wzrasta, jeśli łączysz terapię insuliną z lekami zwanymi tiazolidynodionami. Lekarz będzie uważnie monitorował czynność serca, gdy chorujesz na cukrzycę, zwłaszcza jeśli łączysz te dwa leki.
Poznaj znaki ostrzegawcze problemów z sercem - duszność, obrzęk stóp lub kostek lub nagły przyrost masy ciała. Jeśli wystąpią te lub inne poważne objawy, takie jak szybkie bicie serca, senność, zawroty głowy lub splątanie, należy wezwać pomoc medyczną w nagłych wypadkach.
Ostrzeżenia i interakcje
Wiele leków może wpływać na sposób przetwarzania insuliny przez organizm i zwiększać ryzyko hipoglikemii lub hiperglikemii. Należą do nich hormony (na przykład estrogen), metformina, beta-blokery, sufonyluria, GLP-1, SGLT-2 i pseudoefedryna (lek zmniejszający przekrwienie). Poinformuj swojego lekarza o wszystkich lekach i suplementach, które zażywasz, i bądź na bieżąco z monitorowaniem w domu i wszelkimi innymi zaleconymi badaniami lekarskimi.
Wszystkie formy insuliny obniżają poziom potasu we krwi, dlatego ważne jest, aby wiedzieć, że niektóre inne leki i suplementy mogą to pogorszyć, w tym leki moczopędne, albuterol (stosowany w inhalatorach astmy) i pseudoefedryna. Objawy niskiego poziomu potasu (hipokaliemia) obejmują osłabienie mięśni rozpoczynające się w nogach i poruszające się w górę, nudności lub zmniejszony apetyt oraz zaburzenia rytmu serca.
Zauważ, że znane są dwa popularne leki stosowane w leczeniu wysokiego ciśnienia krwipodnieśćpoziomy potasu. Inhibitory ACE mogą poprawiać wrażliwość na insulinę i umożliwiać obniżenie dawki insuliny. Blokery receptora angiotensyny II lub ARB mogą mieć taki sam efekt.
Niektóre pokarmy i suplementy diety mogą wpływać na poziom cukru we krwi i kontrolę glikemii. Na przykład, chociaż jest mało prawdopodobne, aby spożywanie czosnku wpłynęło na poziom cukru we krwi (do 50 miligramów dziennie), istnieją dowody na to, że czosnek w wyższych dawkach (do 1,5 grama) może poprawić kontrolę poziomu glukozy we krwi. wiedzieć, czy zdecydujesz się wziąć ten lub inny suplement.