-hyperlipidemia.jpg)
FatCamera / Getty Images
Wtórna hiperlipidemia to nieprawidłowy wzrost poziomu lipidów (tłuszczów) we krwi, w tym cholesterolu i trójglicerydów. Nie powoduje dostrzegalnych objawów, ale może zwiększać ryzyko zawału serca i udaru mózgu. Hiperlipidemia wtórna, znana również jako hiperlipidemia nabyta, różni się od hiperlipidemii pierwotnej, która jest chorobą dziedziczną, tym że rozwija się w wyniku stylu życia, podstawowego stanu zdrowia warunki lub leki. Diagnozuje się go za pomocą badania krwi zwanego panelem lipidowym, który mierzy ilość tłuszczów we krwi. Wtórnej hiperlipidemii nie leczy się bezpośrednio, lecz raczej poprzez modyfikację niezdrowych zachowań i stosowanie leków obniżających poziom cholesterolu.
Objawy
Hiperlipidemia nie powoduje objawów, które prawdopodobnie „poczujesz”, ale możesz zauważyć zmiany w funkcjonowaniu organizmu wraz z postępem choroby.
Wiele z tych zmian jest związanych z odkładaniem się złogów tłuszczu w naczyniach krwionośnych (miażdżyca), co może prowadzić do nadciśnienia (nadciśnienia), zawału serca, udaru i innych powiązanych schorzeń.
W zależności od nasilenia miażdżycy, objawy mogą obejmować duszność, zmęczenie (szczególnie podczas wysiłku), osłabienie mięśni, ból w klatce piersiowej lub ból ramienia, nogi lub miejsca, w którym naczynie może być zablokowane.
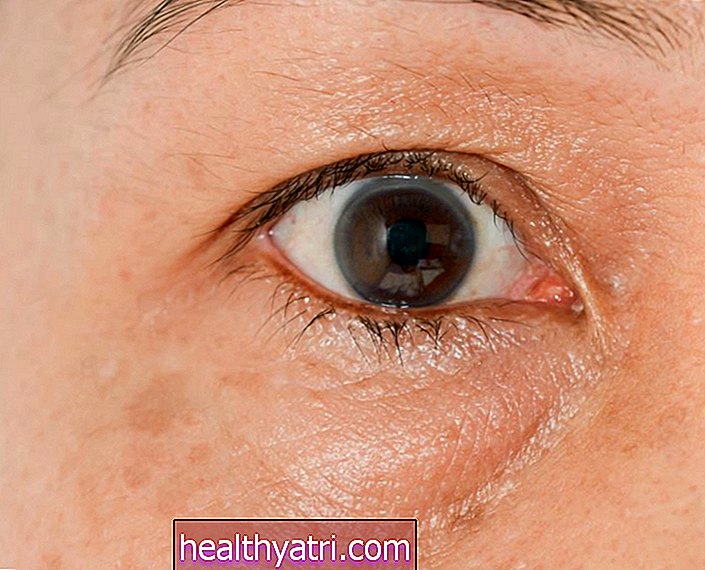
Zaawansowana hiperlipidemia może powodować powstawanie żółtawych guzków tłuszczowych pod skórą zwanych ksantoma, zwłaszcza wokół oczu, kolan i łokci. Może również wystąpić ból lub uczucie pełności w prawej górnej części brzucha spowodowane powiększeniem bólu wątroby lub uczucie pełności w lewej górnej części brzucha związane z powiększeniem śledziony. Innym możliwym objawem jest pojawienie się jasnego pierścienia wokół rogówki zwanego arcus senilis.
Przyczyny
Lekarze czasami klasyfikują przyczyny wtórnej hiperlipidemii według czterech D: diety, zaburzeń metabolizmu, chorób i leków.
Dieta
Obejmuje to spożywanie zbyt dużej ilości „złego” cholesterolu w postaci lipoprotein o małej gęstości (HDL) i zbyt małej ilości „dobrego” cholesterolu w postaci lipoprotein o dużej gęstości (HDL). Nadmierne ilości tłuszczów nasyconych i tłuszczów trans z czerwonego mięsa, przetworzonego mięsa, komercyjnych wypieków i smażonych potraw również mogą przyczyniać się do wtórnej hiperlipidemii.
Czynniki ryzyka, takie jak palenie i nadużywanie alkoholu, również mogą przyczyniać się do rozwoju i nasilenia wtórnej hiperlipidemii.
Zaburzenia i choroby metaboliczne
Zaburzenie metaboliczne występuje, gdy nieprawidłowe reakcje chemiczne w organizmie zakłócają proces pozyskiwania energii z pożywienia. Może być nabyta, na przykład z zespołem metabolicznym i insulinoopornością lub wrodzona. W każdym przypadku hiperlipidemia, która powstaje w wyniku zaburzenia metabolicznego, jest uważana za wtórną, nawet jeśli przyczyna zaburzenia jest genetyczna.
Kilka zaburzeń metabolicznych jest związanych z wtórną hiperlipidemią:
- Cukrzyca (w tym cukrzyca typu 1, cukrzyca typu 2 i stan przedcukrzycowy) jest związana z nieprawidłowym wzrostem trójglicerydów i cholesterolu lipoprotein o bardzo małej gęstości (VLDL).
- Choroby nerek (w tym niewydolność nerek, marskość wątroby, przewlekłe wirusowe zapalenie wątroby typu C i zespół nerczycowy) są związane z wysokim poziomem trójglicerydów i VLDL.
- Niedoczynność tarczycy (niska czynność tarczycy) jest związana z wysokim poziomem LDL.
- Cholestatyczna choroba wątroby (w której dochodzi do uszkodzenia dróg żółciowych) jest związana z wysokim poziomem LDL.
Niektóre choroby autoimmunologiczne, takie jak zespół Cushinga i toczeń, również są związane z wtórną hiperlipidemią. Nawet zaburzenia odżywiania, takie jak jadłowstręt psychiczny, mogą powodować nieprawidłowe podwyższenie całkowitego cholesterolu i LDL.
Każde zaburzenie, które wpływa na układ hormonalny (który reguluje produkcję hormonów) lub metabolizm (przemiana kalorii w energię) może zwiększać ryzyko wtórnej hiperlipidemii.
Leki
Organizm wykorzystuje cholesterol do produkcji hormonów, takich jak estrogen, testosteron i kortyzol. Leki zwiększające poziom hormonów, takie jak hormonalna terapia zastępcza w leczeniu menopauzy, mogą powodować gromadzenie się cholesterolu, ponieważ organizm nie potrzebuje go już do syntezy hormonów. W innych przypadkach lek może osłabiać gruczoły wytwarzające hormony, zmieniać chemię krwi lub zakłócać usuwanie lipidów z organizmu.
Wśród leków związanych z wtórną hiperlipidemią:
- Estrogen ma tendencję do podnoszenia poziomu trójglicerydów i HDL.
- Pigułki antykoncepcyjne mogą podnosić poziom cholesterolu i zwiększać ryzyko miażdżycy, w zależności od rodzaju i dawki progestyny / estrogenu.
- Beta-blokery, grupa leków powszechnie przepisywanych na nadciśnienie, jaskrę i migreny, zazwyczaj podnoszą poziom trójglicerydów, jednocześnie obniżając HDL.
- Retinoidy, stosowane w leczeniu łuszczycy i niektórych rodzajów raka skóry, często mogą zwiększać poziom LDL i trójglicerydów.
- Leki moczopędne, stosowane w celu zmniejszenia gromadzenia się płynów ustrojowych, zwykle powodują wzrost zarówno poziomu LDL, jak i trójglicerydów.
Diagnoza
Hiperlipidemię, zarówno pierwotną, jak i wtórną, rozpoznaje się za pomocą grupy badań krwi zwanej panelem lipidowym, która mierzy liczbę lipidów we krwi po około 12 godzinach postu.
Panel lipidów jest mierzony w miligramach na decylitr (mg / dl). Według Centers for Disease Control and Prevention (CDC) pożądane wartości cholesterolu i trójglicerydów to:
- Cholesterol całkowity: mniej niż 200 mg / dl
- Cholesterol LDL: poniżej 100 mg / dl
- Triglicerydy: mniej niż 150 mg / dl
- Cholesterol HDL: większy lub równy 60 mg / dl
Oprócz panelu lipidowego brana jest pod uwagę historia rodziny, wiek, płeć, waga, aktualny stan zdrowia, schorzenia i czynniki związane ze stylem życia, takie jak palenie.
W niektórych przypadkach lekarz może stwierdzić, że cele lipidowe danej osoby powinny być niższe niż te określone przez CDC, jeśli ma wiele czynników ryzyka chorób serca.
Leczenie
Ponieważ dochodzi do wtórnej hiperlipidemii, ważnym aspektem leczenia jest modyfikacja stylu życia. Kluczowe są również leki obniżające poziom cholesterolu.
Większość podstawowych przyczyn metabolicznych, takich jak cukrzyca i niedoczynność tarczycy, ma charakter przewlekły i można je nie tyle „wyleczyć”, ile opanować. Inne, takie jak zapalenie wątroby typu C, można wyleczyć, chociaż uszkodzenie wątroby może skutkować podwyższonym poziomem lipidów nawet po leczeniu.
Hiperlipidemię wywołaną lekami można często wyeliminować przez odstawienie lub zmianę stosowanego leku lub zmniejszenie dawki. Kiedy nie jest to możliwe, ponieważ lek jest niezbędny do leczenia przewlekłej choroby, można zalecić tradycyjne interwencje w celu zmniejszenia stężenia lipidów we krwi. To samo dotyczy leczenia hiperlipidemii spowodowanej chorobą lub zaburzeniem metabolicznym.
Brak leczenia wtórnej hiperlipidemii może spowodować poważne problemy zdrowotne. Badania sugerują, że wtórna hiperlipidemia naraża ludzi na większe ryzyko chorób serca niż hiperlipidemia pierwotna.
Modyfikacje diety i stylu życia
Pierwszym krokiem w walce z hiperlipidemią jest modyfikacja czynników stylu życia, które przyczyniają się do nienormalnie wysokiego poziomu tłuszczów we krwi - zła dieta, brak ruchu, palenie i nadużywanie alkoholu.
Wśród interwencji dotyczących stylu życia lekarz może zalecić:
- Dieta: Zmniejsz spożycie tłuszczów nasyconych do mniej niż 7% całkowitej dziennej ilości kalorii i tłuszczu do mniej niż 30%. Zastąp tłuszcze nasycone zdrowszymi tłuszczami wielonienasyconymi lub jednonienasyconymi. Zwiększ spożycie owoców i warzyw, produktów pełnoziarnistych, niskotłuszczowego nabiału i tłustych ryb bogatych w kwasy tłuszczowe omega-3.
- Utrata masy ciała: Utrata masy ciała jest obecnie zalecana dla osób otyłych ze wskaźnikiem masy ciała (BMI) powyżej 30 i osób z nadwagą z BMI między 25 a 29,9, które mają co najmniej dwa czynniki ryzyka chorób układu krążenia (takie jak palenie, wysokie ciśnienie krwi, wywiad rodzinny lub cukrzyca).
- Ćwiczenie: Ogólny konsensus jest taki, że co najmniej 30 minut ćwiczeń o umiarkowanej intensywności powinno być wykonywanych trzy do czterech razy w tygodniu.
- Palenie: wyeliminowanie tego nawyku jest prawdopodobnie najważniejszą zmianą stylu życia, jaką osoba może wprowadzić, aby zmniejszyć ryzyko chorób układu krążenia. Środki wspomagające rzucanie palenia, takie jak nikotynowe terapie zastępcze i Zyban (bupropion), mogą znacznie zwiększyć szanse na rzucenie palenia.
- Alkohol: American Heart Association zaleca ograniczenie spożycia alkoholu do nie więcej niż dwóch drinków dziennie dla mężczyzn i jednego drinka dziennie dla kobiet.
Leki
Istnieje wiele leków, które lekarz może rozważyć, jeśli nie możesz obniżyć poziomu cholesterolu i trójglicerydów jedynie poprzez zmianę diety i stylu życia. Wśród nich:
- Leki statynowe to klasa leków, które obniżają poziom LDL poprzez zmniejszenie ilości cholesterolu wytwarzanego przez wątrobę.
- Środki wiążące kwasy żółciowe służą do usuwania żółci z organizmu, a tym samym zmuszają wątrobę do wytwarzania większej ilości żółci i mniejszej ilości cholesterolu.
- Fibraty są używane przede wszystkim w celu obniżenia poziomu trójglicerydów i podwyższenia poziomu HDL.
- Niacyna (kwas nikotynowy) jest przepisywaną na receptę formą tej witaminy B, która może pomóc obniżyć LDL i zwiększyć HDL (chociaż nie okazała się skuteczniejsza w połączeniu ze statynami).
Nowsza klasa leków obniżających poziom cholesterolu, zwanych inhibitorami PCSK9, jest zarezerwowana raczej do leczenia pierwotnej hiperlipidemii (w tym hipercholesterolemii rodzinnej) niż wtórnej hiperlipidemii.
Słowo od Verywell
Nawet jeśli wtórna hiperlipidemia jest czymś, co się nabywa, nie powinno to sugerować, że jesteś „winny” za swój stan. Niektóre przyczyny są poza Twoją kontrolą i wymagają po prostu podjęcia działań w celu poprawy profilu lipidowego krwi. Nawet jeśli dieta, otyłość, brak ruchu lub palenie są głównymi przyczynami hiperlipidemii, istnieją kroki, które możesz podjąć, aby zmniejszyć to ryzyko.
Porozmawiaj z lekarzem, aby znaleźć najlepsze sposoby leczenia swojego stanu, a następnie trzymaj się go. Jeśli twój lekarz nie jest w stanie obniżyć poziomu lipidów tradycyjnymi metodami, poproś o skierowanie do lipidologa, który może pomóc.