Jeśli zdiagnozowano u Ciebie arytmię serca, leczenie będzie zależeć od rodzaju choroby i jej ciężkości. Jeśli nie powoduje poważnych objawów i nie grozi ci gorsza arytmia lub powikłanie, prawdopodobnie nie będziesz potrzebować żadnego leczenia.
Jeśli objawy są poważne i / lub lekarz obawia się, że arytmia może zmienić się w coś bardziej złowrogiego, może zalecić leczenie odpowiednie dla Twoich potrzeb.
bowdenimages / iStockphotoRecepty
Ogólnie rzecz biorąc, są dwa powody, dla których lekarz może chcieć przepisać Ci leki na arytmię serca. Po pierwsze, arytmia może powodować objawy, takie jak kołatanie serca lub zawroty głowy, a leczenie może być ważne, aby złagodzić te objawy. Po drugie, arytmia może powodować krzywdę lub grozić, że to zrobi.
Leki przeciwarytmiczne
Leki przeciwarytmiczne to leki, które zmieniają właściwości elektryczne tkanki serca, a tym samym zmieniają sposób, w jaki sygnał elektryczny serca rozchodzi się po sercu. Ponieważ tachykardie (arytmie, które powodują szybkie tętno) są zwykle związane z nieprawidłowościami w sygnale elektrycznym, leki zmieniające sygnał elektryczny serca często mogą złagodzić te zaburzenia rytmu. Leki przeciwarytmiczne są często skuteczne lub przynajmniej częściowo skuteczne w leczeniu większości odmian tachykardii.
Niestety, leki przeciwarytmiczne jako grupa mają tendencję do wywoływania wielu skutków ubocznych tego czy innego rodzaju, w wyniku czego ich przyjmowanie może być trudne. Każdy lek przeciwarytmiczny ma swój własny, niepowtarzalny profil toksyczności i przed przepisaniem któregokolwiek z tych leków ważne jest, aby lekarz dokładnie wyjaśnił możliwe problemy, które mogą wystąpić w przypadku wybranego leku.
Istnieje jednak jeden niefortunny problem, który jest wspólny dla praktycznie wszystkich leków przeciwarytmicznych: czasami leki te zamiast polepszają nasilenie arytmii. Ta cecha leków antyarytmicznych - zwana proarytmią - okazuje się nieodłączną właściwością leków, które zmieniają sygnał elektryczny serca. Mówiąc najprościej, jeśli zrobisz cokolwiek, aby zmienić sposób rozprzestrzeniania się sygnału elektrycznego w sercu, możliwe jest, że zmiana ta poprawi tachykardię lub może ją pogorszyć.
Powszechnie stosowane leki przeciwarytmiczne obejmują Cordarone lub Pacerone (amiodaron), Betapace (sotalol), Rhythmol (propafenon) i Multaq (dronedaron). Amiodaron jest zdecydowanie najskuteczniejszym lekiem przeciwarytmicznym i rzadziej powoduje proarytmię niż inne leki. Niestety, objawy toksyczności obserwowane w przypadku amiodaronu, takie jak uszkodzenie płuc lub wątroby, mogą być szczególnie nieprzyjemne i lek ten, podobnie jak wszystkie leki przeciwarytmiczne, należy stosować tylko wtedy, gdy jest to absolutnie konieczne.
Najważniejsze jest to, że lekarze niechętnie przepisują leki przeciwarytmiczne - i powinni być.
Leki te należy stosować tylko wtedy, gdy arytmia wywołuje poważne objawy lub zagraża zdrowiu układu krążenia.
Leki blokujące węzły AV
Leki znane jako leki blokujące węzły pk - beta-blokery, blokery kanału wapniowego i digoksyna - działają poprzez spowalnianie sygnału elektrycznego serca, gdy przechodzi on przez węzeł pk w drodze z przedsionków do komór. To sprawia, że leki blokujące węzły pk są szczególnie przydatne w leczeniu częstoskurczów nadkomorowych (SVT). Niektóre formy SVT, szczególnie częstoskurcz z węzłem AV i tachykardie spowodowane drogami obejściowymi, wymagają od węzła AV wydajnego przewodzenia sygnału elektrycznego, a jeśli węzeł AV może być zmuszony do wolniejszego przewodzenia sygnału elektrycznego, SVT po prostu się zatrzymuje. Wcześniejsze
W przypadku SVT, znanej jako migotanie przedsionków, leki blokujące węzły AV nie zatrzymują arytmii, ale spowalniają tętno, aby pomóc wyeliminować objawy.
W rzeczywistości kontrolowanie tętna za pomocą leków blokujących węzły pk jest często najlepszym sposobem radzenia sobie z migotaniem przedsionków.
Przykłady beta-blokerów obejmują Sectral (acebutolol), Tenormin (atenolol), Zebeta (bisoprolol), Lopressor lub Toprol-XL (metoprolol), Corgard (nadolol) i Inderal LA lub InnoPran XL (propranolol). Mogą one powodować działania niepożądane, takie jak depresja, spowolnienie akcji serca, zmęczenie, zespół Raynauda, zaburzenia seksualne i skurcze dróg oddechowych.
Tylko niektóre blokery kanału wapniowego są korzystne w leczeniu arytmii, w tym Cardizem lub Tiazac (diltiazem) i Calan lub Verelan (werapamil). Potencjalne skutki uboczne to bóle głowy, zaparcia, biegunka i niskie ciśnienie krwi.
Antykoagulanty
W zależności od indywidualnego ryzyka powstania zakrzepów krwi, które mogą następnie doprowadzić do udaru, lekarz może przepisać lek przeciwzakrzepowy (rozrzedzający krew). Leki te zapobiegają krzepnięciu krwi i zapobiegają powiększaniu się zakrzepów, które już masz. Oczywiście przyjmowanie leków przeciwzakrzepowych zwiększa ryzyko krwawienia, więc zindywidualizowana rozmowa z lekarzem jest kluczowa - a decyzje mogą wymagać ponownego rozważenia, gdy zmieni się stan zdrowia. Istnieje wiele doustnych opcji leczenia przeciwzakrzepowego, takich jak warfaryna, apiksaban, dabigatran, edoksaban i rywaroksaban. Osoby przyjmujące leki przeciwzakrzepowe będą potrzebować corocznych badań krwi w celu monitorowania czynności wątroby i nerek lub częstych (co najmniej raz w miesiącu) badań krwi jeśli bierzesz warfarynę, aby upewnić się, że działa prawidłowo.
Leki zmniejszające ryzyko nagłego zatrzymania krążenia
Uważa się, że kilka leków zmniejsza ryzyko nagłego zatrzymania krążenia, prawdopodobnie poprzez zmniejszenie ryzyka częstoskurczu komorowego lub migotania komór, arytmii powodujących zatrzymanie krążenia. Badania pokazują, że beta-adrenolityki wydają się zmniejszać ryzyko nagłego zatrzymania krążenia, blokując działanie adrenaliny na mięsień sercowy, zmniejszając w ten sposób ryzyko wystąpienia śmiertelnych arytmii. Prawie wszyscy pacjenci, którzy przeżyli zawał serca lub mają niewydolność serca, powinni przyjmować beta-adrenolityki.
Inne leki, które lekarz może przepisać pacjentowi z ryzykiem nagłego zatrzymania krążenia, obejmują inhibitory enzymu konwertującego angiotensynę (ACE), blokery kanału wapniowego i lek przeciwarytmiczny amiodaron.
Urządzenia wszczepialne
Niektóre rodzaje arytmii mogą wymagać wszczepionego urządzenia, które pomoże regulować rytm serca lub w razie potrzeby zapewni porażenie prądem.
Rozrusznik serca
Jeśli bicie serca jest zbyt wolne lub zbyt nieregularne, lekarz może zalecić rozrusznik serca, urządzenie na baterie, które utrzymuje stałe, regularne bicie serca. Jest umieszczany pod skórą w pobliżu obojczyka, gdzie jest następnie połączony drutem z sercem.
Rozrusznik serca generuje impulsy elektryczne, które uniemożliwiają zbyt wolne bicie serca.
Wszczepialny kardiowerter-defibrylator (ICD)
Jeśli miałeś nagłe zatrzymanie akcji serca, zdiagnozowano tachykardię komorową lub migotanie komór lub jesteś narażony na wystąpienie którejkolwiek z tych arytmii, lekarz może zalecić wszczepialny kardiowerter-defibrylator (ICD). Urządzenia te mogą zapobiegać nagłej śmierci w wyniku zatrzymania krążenia, co jest głównym powodem ich używania. Podobnie jak rozrusznik serca, ICD jest również zasilany bateryjnie i również umieszczany pod skórą w pobliżu obojczyka. Przewody z elektrodami na końcach są przymocowane do twojego serca, a ICD stale monitoruje twoje serce.
W przeciwieństwie do rozrusznika, ICD uruchamia się tylko wtedy, gdy wykryje nieprawidłowy rytm, wysyłając wstrząs lub stymulację serca do serca, aby przywrócić go do normy.
Ponieważ ICD nie zapobiegają arytmii, prawdopodobnie będziesz musiał również przyjmować leki.
Procedury specjalistyczne
tutaj są specjalne procedury lub operacje, które można zastosować w leczeniu arytmii. Ponownie, te metody leczenia zależą od rodzaju i ciężkości arytmii.
Ablacja
Niektóre zaburzenia rytmu serca są spowodowane zlokalizowanymi nieprawidłowościami w układzie elektrycznym serca. W takich przypadkach procedura ablacji może zakłócić nieprawidłowości elektryczne. Ablację można również zastosować jako opcję leczenia, jeśli nie tolerujesz leków lub one nie działają. Celem tej procedury jest zazwyczaj całkowite pozbycie się arytmii.
Podczas gdy zabiegi ablacji można wykonywać na sali operacyjnej podczas operacji na otwartym sercu, zdecydowanie najczęstszą formą ablacji jest specjalistyczna forma cewnikowania serca zwana badaniem elektrofizjologicznym (EPS).
Badania te są wykonywane przez elektrofizjologów kardiologicznych - kardiologów specjalnie przeszkolonych w zakresie leczenia arytmii serca. EPS można wykonać jako procedurę diagnostyczną, gdy ważne jest, aby bardzo dokładnie określić mechanizm swojej arytmii i często zdecydować, czy procedura ablacji może wyleczyć arytmię. Obecnie wiele badań elektrofizjologicznych łączy badanie diagnostyczne z procedurą ablacji.
Podczas zabiegu ablacji w różnych miejscach w sercu umieszcza się specjalistyczne cewniki z elektrodami na końcu, a cały układ elektryczny serca jest badany i mapowany. Jeśli zostanie zidentyfikowany nieprawidłowy obszar, który jest odpowiedzialny za wytwarzanie arytmii, końcówka cewnika jest kierowana do tego nieprawidłowego obszaru i przez cewnik jest wykonywana ablacja. Ablację przeprowadza się poprzez przekazanie pewnej formy energii przez cewnik (energia cieplna, energia zamrażania lub energia o częstotliwości radiowej) w celu uszkodzenia (ablacji) tkanki na końcu cewnika. To tworzy blokadę na ścieżce elektrycznej, która powoduje arytmię.
W ostatnich latach procedury ablacji stały się dość zaawansowane i zazwyczaj wykorzystują wyrafinowane skomputeryzowane systemy mapowania, które wykorzystują zarówno obrazowanie 3D, jak i mapowanie elektryczne, aby wskazać odpowiednie miejsce ablacji. Zwykle zajmuje to kilka godzin i potrzebujesz jednego lub dwóch dni na powrót do zdrowia w szpitalu.
Ablacja działa od 60 do 80 procent czasu u osób z bardziej problematycznymi zaburzeniami rytmu, takimi jak migotanie przedsionków, tachykardia przedsionkowa i częstoskurcz komorowy.
W przypadku osób z częstoskurczami nadkomorowymi wskaźnik sukcesu wynosi 90% do 95%.
Kardiowersja
W przypadku niektórych rodzajów arytmii, takich jak migotanie przedsionków i migotanie komór, opcją leczenia może być kardiowersja. W tej procedurze serce jest porażane prądem elektrycznym za pomocą łyżek lub plastrów na klatce piersiowej z defibrylatora. Wstrząs może zmusić twoje serce do powrotu do normalnego rytmu.
Procedura labiryntu
Jeśli nie reagujesz na inne metody leczenia arytmii lub masz operację serca z innego powodu, lekarz może zalecić procedurę labiryntu. Obejmuje to wykonanie nacięć w górnej części serca (przedsionki), które tworzą blizny i zapobiegają tworzeniu arytmii przez impulsy elektryczne, ponieważ impulsy nie mogą przejść przez tkankę bliznowatą.
Bypass wieńcowy
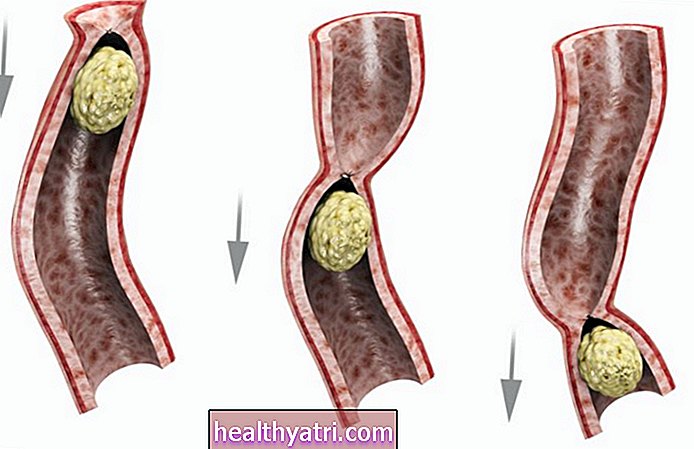
W przypadku ciężkiej choroby wieńcowej powodującej arytmię, lekarz może zalecić pomostowanie wieńcowe, które może poprawić ukrwienie serca.
Domowe środki zaradcze i styl życia
Wprowadzenie pewnych zmian w stylu życia może pomóc w utrzymaniu zdrowego serca i zmniejszyć ryzyko zachorowania na choroby serca.
Jedz zdrową dla serca dietę
Wybierz dietę pełną różnorodnych produktów pełnoziarnistych, owoców i warzyw oraz niską zawartość soli, cholesterolu i tłuszczu. Trzymaj się niskotłuszczowego nabiału i chudego mięsa, drobiu i ryb. Jeśli to możliwe, unikaj przetworzonej żywności i napojów. Rozważ umówienie się na sesję z dietetykiem - ubezpieczenie może nawet pokryć wizytę.
Nie zatrzymuj się
Wszystkim dorosłym zaleca się umiarkowane lub intensywne ćwiczenia. Jeśli jednak ostatnio nie ćwiczyłeś, najlepiej zacząć od lekkiej aktywności i stopniowo ją zwiększać. Porozmawiaj z lekarzem, jeśli masz już chorobę serca, czy możesz bezpiecznie ćwiczyć.
Uważaj na swoją wagę
Nadwaga lub otyłość zwiększa między innymi ryzyko chorób serca, udaru, niewydolności serca i migotania przedsionków. Zdrowa dieta i zwiększona aktywność fizyczna mogą pomóc w uzyskaniu i utrzymaniu prawidłowej wagi. Jeśli zmiana stylu życia nie wystarczy, porozmawiaj z lekarzem o lekach lub operacji.
Złam nawyk palenia
Jeśli jesteś palaczem, popracuj nad rzuceniem palenia. Pomocna może być wymiana nikotyny (plastry, tabletki do ssania, guma), grupy wsparcia lub leki.
Utrzymuj zdrowe ciśnienie krwi i poziom cholesterolu
Wprowadź powyższe zmiany w stylu życia i upewnij się, że bierzesz wszystkie przepisane ci leki na nadciśnienie i / lub cholesterol.
Zarządzaj stresem
Stres emocjonalny i środowiskowy może przyczyniać się do chorób serca. Aby to zminimalizować, szukaj skutecznego leczenia depresji lub lęku. Rozważ terapię lub poradnictwo, aby nauczyć się mechanizmów radzenia sobie i / lub wypróbuj niektóre techniki redukcji stresu, takie jak joga, ćwiczenia oddechowe, medytacja lub rozluźnienie mięśni.
Umiarkowany alkohol
Twój lekarz może nie chcieć, abyś pił alkohol, ponieważ może to wywołać arytmię, ale jeśli to zrobisz, upewnij się, że robisz to z umiarem. Umiarkowane ilości alkoholu wynoszą do jednego drinka dziennie dla kobiet i do dwóch drinków dziennie dla mężczyzn.
Dotrzymuj terminów
Nawet jeśli czujesz się dobrze, pamiętaj o wizytach u lekarza i pozostałej opiece. Przyjmuj leki zgodnie z zaleceniami i poinformuj lekarza, jeśli masz jakiekolwiek objawy lub uciążliwe skutki uboczne.
Medycyna komplementarna (CAM)
Istnieją inne metody leczenia, które mogą pomóc w leczeniu arytmii lub stresu, który może je pogorszyć. Obejmują one:
Manewry Vagala
Jeśli masz częstoskurcz nadkomorowy, proste ćwiczenia zwane manewrami nerwu błędnego mogą pomóc w jego spowolnieniu lub nawet zatrzymaniu. Te manewry działają poprzez wpływ na nerw błędny, który kontroluje bicie serca i obejmują:
- Zanurz twarz w lodowatej wodzie lub przyłóż lodowaty, mokry ręcznik na twarz na 15 sekund, aby wywołać odruch nurkowania
- Wstrzymywanie oddechu podczas próby mocnego wydechu przez 10-30 sekund (manewr Valsalvy)
Porozmawiaj z lekarzem o wykonywaniu manewrów błędnych, ponieważ mogą one nie być dla ciebie dobrą opcją leczenia.
Akupunktura
Chociaż potrzebne są dalsze badania, badania wykazały, że akupunktura może być bezpiecznym i pomocnym dodatkowym sposobem leczenia niektórych arytmii, zwłaszcza migotania przedsionków po konwersji na rytm zatokowy.
Terapie redukcji stresu
Ponieważ stres jest czynnikiem, który może zwiększać ryzyko chorób serca, możesz próbować zmniejszyć ilość odczuwanego stresu. Oto kilka metod, które mogą pomóc:
- Joga
- Medytacja
- Techniki relaksacyjne, takie jak głębokie oddychanie, progresywne rozluźnienie mięśni i wizualizacja











.jpg)