Pomimo skuteczności wielu metod leczenia, w tym terapii dodatnim ciśnieniem w drogach oddechowych (PAP), zdarzają się przypadki, w których konieczna jest terapia bardziej inwazyjna. Stosowanie chirurgii tracheostomii w bezdechu sennym pozostaje w dużej mierze leczniczą, choć czasami problematyczną opcją dla osób z trudnymi do leczenia lub zagrażającymi życiu zaburzeniami oddychania podczas snu. Może nie jest to pierwszy wybór, ale dla niektórych może to być ostatnia, najlepsza opcja. Dowiedz się o zastosowaniu tracheostomii w leczeniu bezdechu sennego.
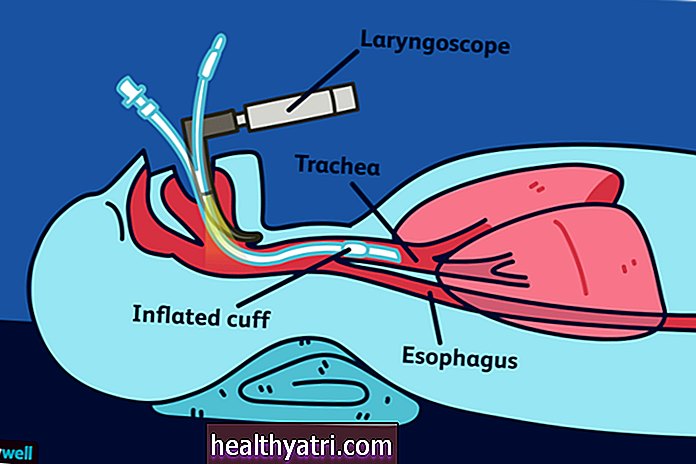
MedicalRF.com / Getty ImagesCo to jest tracheostomia?
Tracheostomia to chirurgiczne nacięcie tchawicy lub tchawicy z przodu szyi. Można włożyć małą plastikową rurkę, aby zapewnić drożność otworu. Otwór ten umożliwia ruch powietrza bez użycia górnych dróg oddechowych, skutecznie omijając górną część gardła, język, usta i kanały nosowe.
Dlaczego warto stosować tracheostomię w bezdechu sennym
Przed pojawieniem się ciągłego dodatniego ciśnienia w drogach oddechowych (CPAP) tracheostomia była częściej stosowanym zabiegiem chirurgicznym w leczeniu bezdechu sennego. Działa wyjątkowo dobrze w przypadku obturacyjnego bezdechu sennego (OBS), do którego dochodzi w wyniku zapadania się górnych dróg oddechowych podczas snu, co prowadzi do powtarzających się przerw w oddychaniu. Usunięcie oporu górnych dróg oddechowych, co jest osiągane po tracheostomii, gdy oddychanie odbywa się przez otwór w gardle, znacznie poprawia bezdech senny. Może to znormalizować poziom tlenu i dwutlenku węgla oraz inne objawy.
Tracheostomię można zastosować, gdy wystąpi niewydolność oddechowa, a standardowa terapia, taka jak CPAP lub dwupoziomowa, nie jest tolerowana ani skuteczna. Może się to zdarzyć, gdy bezdech senny jest wyjątkowo ciężki i może być częstszy u osób z chorobliwą otyłością, jak ma to miejsce w przypadku zespołu otyłości i hipowentylacji. Może być również wymagane u dzieci z nieprawidłowościami rozwojowymi, które utrudniają oddychanie, a także u osób z krytycznymi chorobami współistniejącymi.
Problemy z tracheostomią
Tracheostomia jest zabiegiem niezwykle inwazyjnym, z wieloma powikłaniami związanymi zarówno ze sprzętem (przemieszczenie rurki tracheostomijnej, nadmierna wydzielina, infekcje), jak iz powodu omijania i utraty normalnego efektu „bariery” górnych dróg oddechowych. Istnieje ryzyko i problemy związane z założeniem tracheostomii, takie jak:
- Mowa może stać się trudna i wymagać dostosowania, takiego jak „guzik do tracheostomii”.
- Mogą wystąpić poważne trudności w dostosowaniu się, w tym niepełnosprawność i problemy małżeńskie.
- Istnieje ryzyko infekcji, zwłaszcza nawracających epizodów zapalenia oskrzeli.
- Może być konieczny przeszczep skóry, aby zapobiec nadmiernemu bliznowaceniu w miejscu tchawicy.
- U pacjentów otyłych sam zabieg jest trudniejszy, a guzik do tracheostomii może być również bardziej problematyczny.
Słowo przestrogi dla otyłych pacjentów
Rozważając tracheostomię, otyli pacjenci muszą mieć również świadomość, że mogą być narażeni na zwiększone ryzyko niepowodzenia zabiegu. W przypadku zespołu otyłości-hipowentylacji, odmiany bezdechu sennego i niewydolności oddechowej występującej u osób otyłych, mogą wystąpić problemy resztkowe po tracheostomii. Zmniejszona siła mięśni oddechowych lub zmniejszona zdolność do pełnego rozszerzania płuc może skutkować ciągłą niewydolnością oddechową pomimo zabiegu.
Ponieważ obecnie dostępne są skuteczne terapie nieinwazyjne, takie jak CPAP, leczenie dwupoziomowe i inne urządzenia wspomagające, tracheostomia jest obecnie rzadko stosowana w leczeniu bezdechu sennego. Może jednak być opcją ratującą życie dla tych, którzy tego potrzebują w ostateczności.













-to-treat-hypertension-and-erectile-dysfunction.jpg)