Poniższy tekst pochodzi z wywiadu z Jill Osborne, założycielką i dyrektorem generalnym Interstitial Cystitis Network:
P: Proszę opowiedzieć o swoim pochodzeniu i zainteresowaniu śródmiąższowym zapaleniem pęcherza (IC).
Odp .: Jestem bardzo typowy dla pacjentów IC. Miałam 32 lata, kiedy zaczęły się moje objawy. Kilka razy w miesiącu odczuwałem silny ból pęcherza, dyskomfort i potrzebę częstego oddawania moczu, szczególnie w nocy. Mimo że z pewnością przypominało to infekcję, w moim moczu nigdy nie znaleziono bakterii.
Zdiagnozowanie mojego IC zajęło ponad rok. Latem 1993 roku ledwo mogłem chodzić po okolicy bez płaczu. Prowadzenie samochodu było bardzo trudne, praca prawie niemożliwa, a ja (jak to robią niektórzy pacjenci IC) odczuwałem nieuleczalny ból. Chociaż miałam doskonałego urologa, czułam się odizolowana i samotna. Pewnego dnia rozmawiałem telefonicznie z innym pacjentem IC. Po raz pierwszy poczułem, że ktoś naprawdę zrozumiał mój stan. Nauczyłem się kilku strategii samopomocy i konwencjonalnych metod leczenia, które ostatecznie przyniosły mi znaczną ulgę. Przede wszystkim otrzymałem dar nadziei.
Zacząłem swoją pierwszą grupę wsparcia IC zaledwie trzy miesiące po mojej diagnozie i przewodniczyłem mojej pierwszej konferencji medycznej IC rok później. W 1994 roku dostrzegliśmy potrzebę bezpośredniego wsparcia w domach i biurach tych, którzy nie mogli uczestniczyć w lokalnych spotkaniach, stąd też powołaliśmy pierwszą grupę wsparcia dla chorych na chorobę pęcherza moczowego i IC w AOL. W 1995 r. Wyruszyliśmy w światową sieć, tworząc witrynę sieci śródmiąższowego zapalenia pęcherza moczowego w celu oferowania pacjentom wsparcia i informacji, obszernej biblioteki badań online oraz zasobów klinicznych dla lekarzy (wszystko to bezpłatnie dla naszych uczestników). Wiosną 1998 roku ICN powstała jako pierwsze wydawnictwo prowadzone przez pacjentów poświęcone IC. Obecnie obsługujemy prawie 10 000 pacjentów w 16 krajach.
patchanan promunat / Getty ImagesP: co powoduje IC?
Odp .: Pomimo dziesięcioleci dokumentacji zespołu pęcherza (obecnie nazywanego IC), a także odkrycia, że dotyka on zarówno mężczyzn, jak i dzieci, IC został niestety nazwany histeryczną chorobą kobiet w latach pięćdziesiątych, kiedy naukowcy zasugerowali, że kobieta, która była pod opieką lekarską z ciężkim IC mógł mieć „tłumioną wrogość wobec postaci rodziców traktowaną masochistycznie poprzez objawy pęcherza od niemowlęctwa”. Nawet dzisiaj niektórzy pacjenci spotykają się z lekarzami, którzy uważają, że nie ma innego sposobu leczenia IC niż skierowanie na badanie psychologiczne.
Dopiero w 1987 r. Amerykańskie Narodowe Instytuty Zdrowia zwołały swoje pierwsze formalne spotkanie na temat IC, ustalając definicję choroby i rozpoczynając kurs przyszłych badań. Obecnie naukowcy uważają, że IC może mieć kilka przyczyn, w tym prawdopodobnie wybredną (zdolną do przywierania do tkanek i nie występującą w normalnym moczu) infekcję, rozpad warstwy GAG w ścianie pęcherza, możliwe zajęcie komórek tucznych i zapalenie neurogenne. Obecnie nie ma zgody co do przyczyny IC i wielu uważa, że jest to syndrom, być może o różnym pochodzeniu.
P: Jakie są objawy śródmiąższowego zapalenia pęcherza?
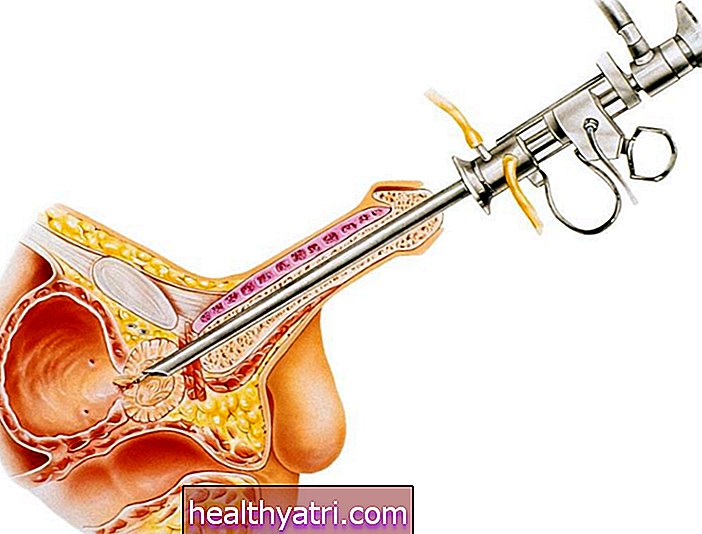
Odp .: Pacjenci IC mogą doświadczać dowolnej kombinacji częstości oddawania moczu (więcej niż osiem razy dziennie), parcia na mocz i / lub bólu pęcherza. W celach diagnostycznych lekarz może również wykonać hydrodystencję w celu wyszukania niewielkich, precyzyjnych krwotoków występujących w pęcherzach pacjentów IC, zwanych kłębuszkami.
Pacjenci IC mogą również odczuwać potrzebę częstego oddawania moczu w nocy (nokturia), dyskomfort podczas seksu oraz trudności w siedzeniu lub prowadzeniu samochodu. Pacjenci IC mogą również mieć zmniejszoną pojemność pęcherza i / lub wrażliwość na pokarmy (takie jak sok żurawinowy, kwasy, alkohol, czekolada, cytrusy i inne). Pacjentów IC często można rozpoznać po ich częstej potrzebie korzystania z toalety, szczególnie podczas jazdy na dłuższych dystansach.
P: Czym różni się IC od innych chorób pęcherza?
O: Ahhh ... to jest pytanie o 10 000 dolarów. Musisz pamiętać, że pęcherz może mówić tylko jednym językiem: bólem, częstotliwością lub nagłą potrzebą. Tak więc, pomimo stanu lub urazu, pacjenci z pęcherzem mogą odczuwać bardzo podobne objawy.
Na przykład pacjenci z zapaleniem gruczołu krokowego zwykle odczuwają ból krocza, częstotliwość, zmniejszony przepływ moczu i prawdopodobnie impotencję i ból przed, w trakcie lub po wytrysku. Pacjenci z zapaleniem cewki moczowej mogą odczuwać częstość, nagłe parcie lub ból, nawet jeśli wydaje się, że jest to zapalenie samej cewki moczowej. Zapalenie cewki moczowej może być wywołane infekcją lub nadwrażliwością na mydła, środki plemnikobójcze, produkty do kąpieli lub bicze. Pacjenci często skarżą się na bezpośredni ból cewki moczowej, czasami podczas oddawania moczu.
Zespół cewki moczowej to kolejny termin mgławicowy dotyczący pęcherza. Lekarze nie zgadzają się co do definicji zespołu cewki moczowej. Zasadniczo wydaje się, że jest stosowany u pacjentów, którzy mogą mieć częste lub pilne nagłe objawy, ale nie stwierdzono infekcji.
Trigonitis to kolejna choroba, która ma praktycznie identyczne objawy jak IC (częstość, nagłe parcie, ból). Trigonitis jest stosowany, gdy lekarze zauważą, że trygon w pęcherzu ma wygląd podobny do bruku. Niektórzy lekarze kwestionują zapalenie trygonalne jako chorobę, ponieważ uważają, że trygon naturalnie wygląda w ten sposób.
Pacjenci z zespołem pęcherza nadreaktywnego mogą mieć częstość, nagłe parcie i epizody nietrzymania moczu. Uważa się, że ta choroba jest neurologiczną dysfunkcją pęcherza. Nazywa się to hiperrefleksją wypieracza, gdy znana jest przyczyna neurologiczna, i niestabilnością wypieracza, gdy nie ma nieprawidłowości neurologicznych.
Śródmiąższowe zapalenie pęcherza moczowego, zespół bolesnego pęcherza i zespół parcia naglącego z moczem są używane zamiennie do opisania częstości oddawania moczu, parcia naglącego i / lub uczucia bólu lub ucisku wokół pęcherza, miednicy i krocza.
W kręgach pacjentów i lekarzy często bardziej martwimy się leczeniem objawów niż zadręczaniem się lub debatowaniem nad „nazwą” choroby. Jeśli pacjent odczuwa dyskomfort, potrzebuje pomocy niezależnie od nazwy.
P: Jak diagnozuje się IC?
Odp .: Pacjenci IC są diagnozowani na podstawie analizy ich wzorców oddawania moczu, ich objawów i eliminacji innych chorób.
W najlepszym przypadku pacjenci, u których podejrzewa się IC, wypełnią dziennik mikcji przez okres czasu, który pozwoli zarówno pacjentowi, jak i lekarzowi zobaczyć wzorce oddawania moczu, objętość moczu i poziom bólu. Jeśli podejrzewa się diagnozę, lekarz może następnie zdecydować się na wykonanie innych badań diagnostycznych, aby wykluczyć inne choroby. Jeśli wyniki tych testów wypadną negatywnie, a lekarz podejrzewa obecność IC, może zdecydować się na przeprowadzenie zabiegu hydrodystencji. Rozszerzając pęcherz wodą, mogą następnie obejrzeć ściany pęcherza pod kątem charakterystycznych krwotoków wybroczynowych (kłębuszków) występujących u wielu pacjentów IC. Obecnie badane są inne nowe procedury diagnostyczne.
P: Jakie są metody leczenia IC?
Odp .: W latach od pierwszego oficjalnego spotkania na temat IC w 1987 r. Naukowcy zbadali wiele potencjalnych, aw niektórych przypadkach, kontrowersyjnych metod leczenia. Niestety, żadna terapia nie została jeszcze ustalona jako „lekarstwo” na IC. Dlatego ważne jest, aby zrozumieć, że większość terapii ma na celu łagodzenie objawów, a nie leczenie choroby.
Leczenie IC ogólnie dzieli się na dwie kategorie: leki doustne lub leki dopęcherzowe, które są umieszczane bezpośrednio w pęcherzu. Terapie doustne mogą obejmować powlekanie pęcherza moczowego, leki przeciwdepresyjne, przeciwhistaminowe, przeciwskurczowe i znieczulające pęcherz.
Ponadto stosuje się stymulację nerwów, hydrodystencję / hydrodylację i zabiegi chirurgiczne. Chirurgia, taka jak powiększenie pęcherza lub cystektomia, jest zwykle rozważana dopiero po zbadaniu wszystkich innych opcji leczenia.
Większość lekarzy korzysta z własnego doświadczenia z pacjentami, aby zdecydować, jakie leczenie zalecić. Pocieszające jest jednak wiedzieć, że jeśli pierwszy wybór nie pomoże, istnieje wiele innych podejść do wypróbowania.
P: Czy zmiana diety i / lub stylu życia może zmniejszyć objawy IC?
Odp .: tak. Wielu pacjentów nauczyło się, że dieta może wpływać na ich zaostrzenia IC. Potrawy, które są silnie kwaśne, alkoholowe i / lub słone, są dobrze znanymi wyzwalaczami IC.
P: Jakie są czynniki ryzyka rozwoju IC?
A. Szczerze mówiąc, po prostu nie wiem. Z badań epidemiologicznych jasno wynika, że niektórzy pacjenci IC mają historię infekcji pęcherza moczowego u dzieci. Ponadto pacjenci opowiadają anegdotycznie o możliwych powiązaniach genetycznych. W mojej rodzinie zarówno moja matka, siostra, ciocia, kuzynka, jak i babcia miały wiele różnych objawów ze strony pęcherza moczowego, chociaż nie dotyczyło to wyłącznie IC. W innych przypadkach dyskutowano o rozwoju IC u pacjentów po zabiegach chirurgicznych lub pobytach w szpitalu. Jednak nie zostały one ostatecznie potwierdzone. Będziemy musieli poczekać na dalsze badania, aby zweryfikować czynniki ryzyka. (IC może również wystąpić u mężczyzn).
P: Gdzie pacjenci IC mogą zwrócić się o wsparcie?
Odp .: Działania IC zostały już opracowane w kilku krajach, w tym w Australii, Nowej Zelandii, Kanadzie, USA, Anglii, Holandii i Niemczech. Nasze internetowe grupy wsparcia za pośrednictwem ICN dają pacjentom z całego świata możliwość wzajemnego wspierania się. W USA istnieją niezależne, powiązane ze szpitalami i / lub grupy wsparcia ICA. Pacjenci mają kilka opcji do zbadania w oparciu o to, co znajduje się w ich regionie.
P: Jakie masz rady dla pacjentów IC?
O: IC jest chorobą trudną do opanowania, ponieważ nie jest widoczna na zewnątrz. Stoimy w obliczu wyjątkowego wyzwania, jakim jest przekonanie lekarzy, członków rodziny i przyjaciół, że czujemy się naprawdę niekomfortowo i potrzebujemy opieki. Uważam, że pacjenci muszą być odpowiedzialnymi uczestnikami opieki medycznej. Nie możemy oczekiwać, że wejdziemy do gabinetu lekarskiego, aby otrzymać lekarstwo. Jest szansa, że mamy lekarza, który nawet nie zaakceptuje IC jako prawdziwej choroby. Musimy być przygotowani do efektywnej pracy z naszymi lekarzami, do zbierania informacji, które mogą być pomocne i do bycia aktywnym uczestnikiem naszej opieki medycznej.
Udane podejście do IC jest dobrze zaokrąglone. Chociaż wszyscy chcielibyśmy, abyśmy mogli wykonać tylko jeden zabieg w celu wyleczenia naszego IC, nie jest to obecnie rzeczywistością. Zamiast tego musimy spróbować zbudować zestaw narzędzi skutecznych strategii, które działają razem, aby poprawić nasze życie i nasze IC.
Priorytetem jest leczenie pęcherza moczowego mające na celu wyleczenie. Jednak oprócz tego potrzebujemy również zdrowej równowagi między strategiami samopomocy i dietą. Nigdy nie było ważniejszego czasu dla pacjenta IC, aby nauczyć się dobrych strategii relaksacji i radzenia sobie ze stresem.
A jeśli chodzi o nasze samopoczucie emocjonalne, IC może mieć wpływ na nasze relacje i życie rodzinne. To dobry moment, aby skupić się na nowych umiejętnościach, w tym na korzystaniu z krótkoterminowych strategii, takich jak doradztwo.
P: Czy jest coś, o czym nie wspomniałem, a które Twoim zdaniem są ważne dla kobiet?
O: Jako liderka grupy wsparcia, ciągle widzę kobiety, które martwią się, że jeśli zwolnią i odpoczną, to „ulegną” swojej chorobie. Często zmuszają się do chodzenia na imprezy rodzinne i towarzyskie pomimo bardzo trudnego poziomu bólu, ponieważ chcą być normalni. Nieuchronnie ich odmowa spowolnienia może prowadzić do bolesnego poziomu bólu, który jest znacznie trudniejszy do wyleczenia.
Jestem głęboko przekonany, że musimy mieć zdrowy szacunek dla naszych ograniczeń. Gdybyśmy mieli wypadek samochodowy i złamalibyśmy nogę, byłaby w gipsie i nie biegalibyśmy po nim. Jednak dzięki IC nie możemy unieruchomić pęcherza, a ponieważ pacjenci mogą łatwo się poruszać, zapominają, że w istocie są ranni. Zdrowy szacunek dla potrzeby odpoczynku naszego organizmu, a także wczesne rozpoznanie bólu, abyśmy się nie pogarszali, są niezbędne do długotrwałego radzenia sobie.
Wreszcie wiele kobiet uważa, że zatrzymując się i odpoczywając, nie są dobrymi matkami ani żonami. Może to stać się brutalnym cyklem rozpaczy i frustracji, w wyniku którego uwierzą, że nie zasługują na wsparcie ze strony rodziny. Oni i my musimy pamiętać, że wszyscy chorujemy. Jako matki lub żony opiekowaliśmy się tymi, których kochamy. Jednak kiedy sami chorujemy, często nie prosimy o wsparcie, którego potrzebujemy. Przewlekła choroba nie zmienia miłości, jaką żywimy w naszych sercach do naszych rodzin. Być może to jest twój czas, aby pozwolić rodzinie zająć się tobą.


-the-basics.jpg)