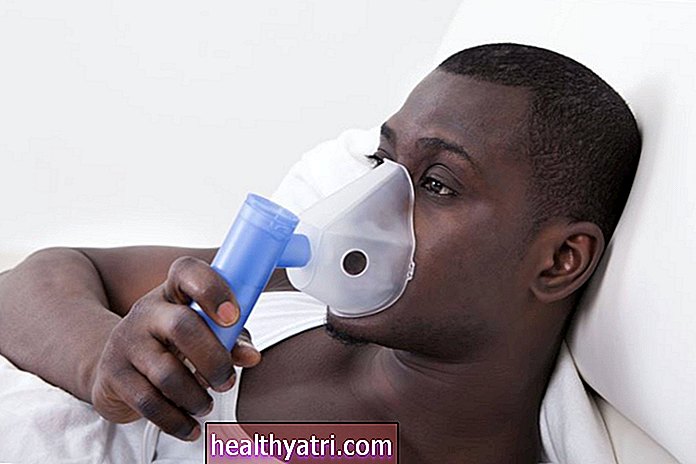
Nieinwazyjna wentylacja ciśnieniem dodatnim (NPPV) to rodzaj mechanicznej wentylacji, którą można stosować w domu, aby pomóc w pełnym oddechu i utrzymaniu odpowiedniego zaopatrzenia organizmu w tlen, zwłaszcza podczas snu.
Jeśli masz stan zdrowia, który powoduje trudności w oddychaniu, taki jak bezdech senny lub przewlekła obturacyjna choroba płuc (POChP), lekarz może zalecić nieinwazyjną wentylację, aby wspomóc czynność płuc.
Być może znasz już nieinwazyjną wentylację dodatnim ciśnieniem, jeśli stosowałeś urządzenie z ciągłym dodatnim ciśnieniem w drogach oddechowych (CPAP), dwupoziomowym dodatnim ciśnieniem w drogach oddechowych (BiPAP) lub automatyczną regulacją dodatniego ciśnienia w drogach oddechowych (APAP).
Somsak Bumroongwong / EyeEm / Getty ImagesCel i zastosowania
Wentylacja nieinwazyjna może zapewnić wsparcie wentylacyjne przez górne drogi oddechowe. NPPV jest alternatywą dla inwazyjnej wentylacji mechanicznej (umieszczanej na wentylatorze) dla osób, które mają przewlekłą niewydolność oddechową lub niewydolność oddechową i nie mogą już samodzielnie oddychać.
NPPV służy do zarządzania oddychaniem w następujących warunkach:
- POChP
- Obturacyjny bezdech senny
- Zespół hipowentylacji otyłości
- Zaostrzenia astmy
Twój lekarz może zalecić NPPV dla Ciebie, jeśli masz POChP i doświadczasz zaostrzenia, które może skutkować hiperkapniczną niewydolnością oddechową (wyższym niż normalny poziom dwutlenku węgla we krwi) lub jeśli masz umiarkowany do ciężkiego bezdech senny (krótkie przerwy w oddychaniu podczas sen).
Możesz również potrzebować NPPV, jeśli masz duszność (uczucie duszności), tachypnea (szybka częstość oddechów) i / lub hiperkarbia (podwyższony poziom dwutlenku węgla we krwi) o pH między 7,25 a 7,35.
NPPV może być również używane jako narzędzie przejściowe, gdy odchodzisz od inwazyjnej wentylacji mechanicznej lub w niektórych sytuacjach zamiast intubacji dotchawiczej. W przeciwieństwie do wentylacji inwazyjnej, która wymaga monitorowania na oddziale intensywnej terapii, wentylacja nieinwazyjna może być często stosowana na oddziale ogólnym szpitalnym, pod warunkiem, że personel jest odpowiednio przeszkolony w jej stosowaniu.
Jak to działa
NPPV usprawnia proces oddychania, dostarczając mieszaninę powietrza i tlenu z generatora przepływu przez ściśle dopasowaną maskę twarzową lub nosową. Dodatnie ciśnienie powietrza pomaga utrzymać otwarte płuca, ułatwiając dostarczanie tlenu do maleńkich pęcherzyków płucnych (worków powietrznych), w których zachodzi wymiana tlenu i dwutlenku węgla.
Korzystając z tego wspomagania wentylacji, pęcherzyki płucne pozostają lekko napompowane po wydechu, ułatwiając ich rozszerzanie się przy następnym oddechu.
Formy NPPV
Istnieje kilka form nieinwazyjnej wentylacji dodatnim ciśnieniem, w tym CPAP, BiPAP i APAP. Wszystkie trzy dostarczają tlen pod ciśnieniem przez maskę, chociaż różnią się ustawieniami.
Zwykle kojarzone z leczeniem bezdechu sennego, ciśnienie dostarczane przez aparaty PAP zapobiega zapadaniu się mięśni gardła i ograniczaniu przepływu powietrza.
- CPAP: Stałe dodatnie ciśnienie w drogach oddechowych jest zwykle stosowane u osób z obturacyjnym bezdechem sennym. CPAP jest ustawiany na jednym stałym poziomie ciśnienia zarówno dla wdechu, jak i wydechu.
- BiPAP: Dwupoziomowe dodatnie ciśnienie w drogach oddechowych ma dwa ustawienia: jedno dla inhalacji i drugie dla wydechu. BiPAP jest częściej stosowany u osób z POChP, ponieważ łatwiej jest wydychać powietrze przy niższym ciśnieniu, na co pozwala ten system. Lekarz pomoże skalibrować maszynę i wybrać optymalne ustawienia.
- APAP: Automatycznie dostosowujące się urządzenia do nadciśnienia w drogach oddechowych mogą w rzeczywistości obliczać ciśnienie niezbędne dla komfortu oddychania i automatycznie dostosowywać się. To „inteligentne” urządzenie może być pomocne, jeśli masz różne wzorce oddychania w nocy, na przykład podczas różnych cykli snu REM lub jeśli dużo się poruszasz podczas snu.
Skuteczność
Artykuł badawczy z 2014 r. Opublikowany wLancetstwierdzili, że NPPV poprawił wskaźniki przeżycia u osób z POChP, u których wystąpiła hiperkapnia i kwasica oddechowa (nieco niższe niż normalne pH krwi). Całoroczne, randomizowane, wieloośrodkowe, międzynarodowe badanie wykazało, że osoby z POChP, które otrzymały wentylację nieinwazyjną, miały mniejsze ryzyko zgonu.
Inne badania pokazują, że NPPV stosowany podczas ostrych zaostrzeń POChP zmniejsza potrzebę intubacji dotchawiczej i wiąże się z mniejszym odsetkiem niepowodzeń leczenia i krótszymi pobytami w szpitalu.
Ponadto badanie z 2016 r. Wykazało, że długoterminowa NPPV może skutkować poprawą gazometrii krwi tętniczej (ABG), czynności płuc i jakości życia związanej ze stanem zdrowia. Ogólnie rzecz biorąc, te ulepszenia były znacznie lepsze w przypadku wentylacji nieinwazyjnej o wysokiej intensywności (przy użyciu najwyższego możliwego ciśnienia wdechowego) niż w przypadku NPPV o niskiej intensywności.
Przeciwwskazania
Nie należy stosować NPPV, jeśli zachodzi którakolwiek z poniższych sytuacji:
- Pacjent jest niestabilny medycznie z powodu niedociśnienia (niskiego ciśnienia krwi), posocznicy (ciężkiej uogólnionej infekcji, która może prowadzić do wstrząsu), niedotlenienia (niedobór tlenu w tkankach organizmu) lub innej zagrażającej życiu choroby ogólnoustrojowej
- Masz pogarszający się stan psychiczny
- Masz nadmierne wydzieliny, co zwiększa ryzyko aspiracji
Słowo od Verywell
NPPV może być korzystne w pewnych okolicznościach, ale nie zawsze jest to właściwe rozwiązanie. Tylko lekarz może określić, czy jesteś kandydatem do wentylacji nieinwazyjnej.
To powiedziawszy, NPPV może zmniejszyć potrzebę intubacji dotchawiczej i poprawić wskaźniki przeżycia u niektórych osób z POChP. Może poprawić gazometrię, czynność płuc i jakość życia, szczególnie w przypadku NPPV o wysokim przepływie. Terapia NPPV może być również bardzo korzystna w leczeniu bezdechu sennego.
NPPV to tylko jedna z wielu strategii, które mogą poprawić jakość Twojego życia, jeśli masz POChP, bezdech senny lub zespół hipowentylacji otyłości. Pamiętaj, aby porozmawiać z lekarzem o innych zmianach stylu życia, które mogą pomóc.

.jpg)
















.jpg)